Стрептококковая пневмония у детей чаще всего вызывается бактерией Streptococcus pneumoniae, которая может приводить к серьёзным респираторным инфекциям. Симптомы включают кашель, одышку, высокую температуру и общее ухудшение состояния. У детей пневмония может протекать более тяжело, так как их иммунная система ещё формируется.
Диагностика основывается на клинических симптомах и рентгенологических данных, а лечение включает антибиотики, при необходимости — поддерживающие меры. Важно обратить внимание на ранние признаки заболевания и обратиться к врачу, поскольку осложнения могут развиваться быстро.
Как лечить стрептококковую пневмонию у ребенка
Обнаружение стрептококка в организме ребенка чревато рядом инфекционных заболеваний, включая тонзиллит, пародонтит, скарлатину и, в частности, пневмонию. Возможные осложнения включают некроз тканей и патологические изменения в сердце, почках и головном мозге.
Данный инфекционный агент нацелен на различные области лор-органов. Локализация патогенов определяет выбор лечебной схемы, поскольку каждое заболевание требует индивидуального подхода к терапии.
Для эффективного лечения стрептококковой пневмонии требуется комплексный подход. Обычно назначают антибиотики, такие как пенициллин или его производные, так как они являются наиболее эффективными против стрептококков. Важно начать лечение как можно раньше, чтобы снизить риск осложнений.
Помимо антибиотиков, могут быть назначены жаропонижающие и противовоспалительные средства для облегчения состояния ребенка. В случае тяжелого течения болезни может потребоваться госпитализация, особенно если наблюдаются трудности с дыханием или высокая температура.
Важное значение имеет поддержание водного баланса и соблюдение диеты, богатой витаминами и минералами, что способствует укреплению иммунной системы. Рекомендуется увлажнять воздух в помещении, чтобы облегчить дыхание.
Не менее важным аспектом является наблюдение за состоянием ребенка. При ухудшении здоровья, появлении новых симптомов или непрекращающейся высокой температуры необходимо немедленно обратиться к врачу.
Что такое «Streptococcus pneumoniae»?
Стрептококк – это компонента обычной микрофлоры человеческого организма, поэтому в небольших количествах он присутствует у здоровых людей. Но при увеличении патогенных штаммов стрептококка, может развиться воспаление легочной ткани, известное как стрептококковая пневмония.
Нормальный уровень streptococcus pneumoniae у детей составляет 10^5. Показатели, превышающие эту величину, создают условия для возникновения инфекции.
Альфа-гемолитический стрептококк представляет собой грампозитивную анаэробную бактерию, размножающуюся митозом, наследуя хромосомный набор от материнской клетки.
Причинами активации этого микроорганизма служат: ослабленный иммунитет, простуда, грипп и неправильное применение медикаментов. В группе риска находятся пациенты с историей кори и ветряной оспы.

Альфа-гемолитический стрептококк имеет сферическую форму диаметром до 1 мкм и окрашен в яркий анъиловый цвет.
Обратите внимание! Эти бактерии хорошо развиваются в условиях влажного и теплого воздуха, поэтому случаи стрептококковой пневмонии чаще встречаются в переходные сезоны.
Streptococcus pneumoniae в первую очередь поражает верхние дыхательные пути и носоглотку. Эти микроорганизмы могут перемещаться с кровотоком, не требуя кислорода. Патологические состояния чаще всего наблюдаются у детей из-за особенностей анатомического строения их носовых проходов.
Основные симптомы стрептококковой пневмонии включают: высокую температуру, кашель, одышку, боли в груди и общую слабость. При этом важно вовремя обратиться к врачу для диагностики и начала лечения, так как несвоевременная терапия может привести к тяжелым осложнениям.
Лечение инфекции, вызванной Streptococcus pneumoniae, обычно включает антибиотики, такие как пенициллин или его производные. Кроме того, в некоторых случаях может потребоваться госпитализация, особенно у детей и людей с ослабленным иммунитетом.
Важно помнить, что профилактика включает своевременную вакцинацию, особенно у детей и пожилых людей, что существенно снижает риск развития инфекций, вызванных стрептококком.
Факторы, способствующие стрептококковой инфекции у детей
Основным источником инфекции является больной человек, а путь передачи – воздушно-капельный. Поэтому чаще всего стрептококк передается от людей с инфекциями верхних дыхательных путей, такими как скарлатина и ангина. Инфекция передается при близком контакте, при этом на расстоянии более трех метров она не распространяется.
Существуют и иные механизмы передачи инфекции. Например, стрептококк группы A может попасть в организм через пищу, если он содержится в мясе, молоке или яйцах. Однако оно погибает при температуре выше 60 градусов, поэтому необходимо употреблять такие продукты только в приготовленном виде.
Инфекция может также передаваться бытовым путем через общие предметы, такие как полотенца, посуда или зубные щетки.
Стрептококк группы B может быть передан во время половых контактов у взрослых, а дети могут заразиться еще в утробе при попадании бактерий в околоплодные воды. Если мать не проходила лечение, ребенок может заразиться во время родов. Другими способами передачи стрептококков группы B могут быть эндометриты или циститы после родов.
Риск заражения имеется не только для детей, но и для всех людей с ослабленным иммунитетом, хроническими болезнями, и онкопатологиями.
Симптоматика стрептококковой инфекции
Симптомы зависят от локализации инфекции. Стрептококк способен вызывать такие состояния:
- Рожистое воспаление. Начинается остро с резкого повышения температуры, признаков интоксикации. Через несколько часов возникает покраснение на коже, отек, болезненность. Может развиваться буллезная форма, особенно у детей с ослабленным иммунитетом. Краснота может сохраниться от 5 до 15 дней;
- Стрептококковая ангина. Характеризуется увеличением температуры, ознобом, слабостью, увеличением шейных лимфатических узлов. Отмечается сильный дискомфорт в горле, усиливающийся при глотании. Миндалины отекают и покрываются гнойным налетом, требуя срочного лечения во избежание серьезных осложнений;
- Скарлатина. Начинается с резкого повышения температуры до 38-39 градусов. На 1-3 день появляется мелкая сыпь в области лица, паха и живота, но не затрагивает носогубный треугольник. При появлении этих симптомов необходимо показаться врачу;
- Пневмония и бронхит. Эти заболевания могут возникнуть первично или развиться из горла при отсутствии лечения, и сопровождаются высокой температурой, кашлем и снижением активности.
Эти заболевания крайне серьезны для новорожденных, поскольку их иммунная система не способна эффективно противостоять инфекциям, что может привести к сепсису или даже летальному исходу.
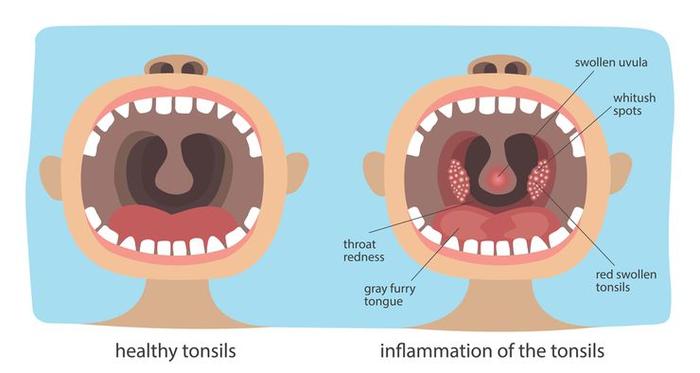
Стрептококковая инфекция в горле
Результаты и обсуждение

В 7,4% случаев были обнаружены микроорганизмы-контаминанты — Staphylococcus epidermidis, Corynebacterium sp., Streptococcus viridans, что возможно связано с нарушением правил забора образцов и в дальнейшем не учитывалось. На рисунке 1 показана частота появления пневмококка при гнойном среднем отите.

Среди значимых микроорганизмов, выделяемых из носового отделяемого, на первом месте находится H. influenzae — 32,7%, после него S. pneumoniae — 30,7%, и Staphylococcus аureus — 20,3% (см. рисунок 2).
Среди 62 штаммов S. pneumoniae, протестированных методом мультиплексной ПЦР, серотип был определен у 55 штаммов (см. таблица 1). 7 штаммов (11,2%) не показали результата в ПЦР с праймерами cpsA-f и cpsA-r. По данным литературы, доля нетипируемых штаммов по молекулярным методам составляет от 0,7% до 15% [6, 9, 11, 15].

Серотиповое разнообразие среди детей с риносинуситом представлено в таблице 1 и на рисунке 3, где лидерство делят серотипы 6A/6B и 3 (в сумме 40,5%). Серотип 14 был выявлен у бактерионосителей и детей с риносинуситом в отдельных случаях.
Следует выделить наличие серотипов 18F; 19F и неразделимых групп серотипов — 5, 10А; 9L, 9N, 15B, 15C; 2, 15F, 17F, 22F, 23B; 7F, 19B, 19C, 23A, не встречавшихся у бактерионосителей. В то же время штамм серотипа 20 присутствовал только у носителей, хотя третий серотип остается ведущим и у детей с риносинуситом (26,5%). У детей с носоглоточным бактерионосительством реже выявлялись серотипы 23F (13,4%), а также неразделимый комплекс — 8, 9V, 9A и др. В России среди носителей в возрасте до 5 лет доминируют серотипы 19, 6, 23, 14, 3, 9; реже встречаются 18 и 7 [9, 16].
Наиболее вирулентными считаются серотипы 1, 14, 3, 5, причем 1 и 5 также обозначаются как эпидемические серотипы, так как они часто способствуют вспышкам пневмококковой инфекции в развивающихся странах [15]. Упоминается, что повышенная вирулентность серотипа 3 обусловлена активной продукцией капсульных веществ, что защищает их от фагоцитоза [17]. Другие исследования связывают серотипы 4 и 14, а также группы 6, 7, 9, 18, 19, 23 с инфекциями у детей [7, 11].
Доля патогенных серотипов пневмококка у детей с инфекциями ЛОР-органов составляет 61,7% (р
Какие специалисты занимаются лечением?
Лечение и диагностика стрептококковой пневмонии находятся в ведении пульмонолога. В случаях осложнений или потребности в госпитализации могут быть привлечены инфекционисты, реаниматологи и другие медики.
Точная диагностика имеет важное значение для выбора правильной лечебной стратегии.
— Общий анализ крови указывает на наличие бактериального воспаления (лейкоцитоз, повышение СОЭ).
— Бактериологическое исследование мокроты помогает выявить патоген и определить его антибиотикочувствительность.
— Рентгенография грудной клетки — основной метод визуализации, позволяющий обнаружить очаги воспаления.
— Компьютерная томография органов грудной клетки является основным методом диагностики, позволяющим детально определить местоположение и степень воспалительного процесса. Это особенно актуально в случае подозрений на возможные осложнения, такие как абсцесс легкого или эмпиема плевры. Проведение КТ с контрастом дает возможность визуализировать изменения в мягких тканях.
— Магнитно-резонансная томография грудной области применяется реже. Она используется в основном для оценки осложнений или в ситуациях, когда компьютерная томография не может быть выполнена. МРТ предоставляет возможность получить подробные изображения легочной ткани и плевры.
— Пульсоксиметрия и анализ газов крови служат для оценки уровня дыхательной недостаточности.
Методы лечения
Лечебные мероприятия направлены на устранение инфекции, восстанавливающее воздействие на дыхательную функцию и предупреждение возможных осложнений.
— Антибиотикотерапия. Основной компонент лечения составляют антибиотики, эффективные против Streptococcus pneumoniae, такие как пенициллины, цефалоспорины и макролиды. Выбор конкретного препарата зависит от степени тяжести заболевания и данных бактериологического анализа.
— Симптоматическое лечение. Включает в себя применение жаропонижающих средств, муколитиков для облегчения отхождения мокроты и бронходилататоров для расширения дыхательных путей.
— Оксигенотерапия. В случае появления выраженной одышки или гипоксии может потребоваться дополнительная подача кислорода.
— Физиотерапевтические мероприятия. На этапе восстановления применяются ингаляции и дыхательные упражнения, которые помогают ускорить процесс реабилитации.
— Госпитализация. Рекомендуется при тяжелом течении заболевания или наличии осложнений, требующих стационарного наблюдения.
Диагностика стрептококковой инфекции
Процесс выявления стрептококковой инфекции основывается на клинических проявлениях, лабораторных анализах и ряде дополнительных исследований.
Первый шаг в диагностике – сбор анамнеза и осмотр пациента. Врач обращает внимание на симптомы, такие как:
- боль в горле;
- озноб и высокая температура;
- появление налета на миндалинах;
- увеличение лимфатических узлов;
- наличие сыпи (в случае скарлатины).
Второй этап включает лабораторные тесты. Основные анализы для подтверждения диагноза:
- Бактериологический посев из зева. Сдача образца на наличие Streptococcus pyogenes позволяет точно определить инфекцию.
- Скоростные тесты на стрептококковую инфекцию. Они обеспечивают результаты за короткое время, но могут иметь ограничения по чувствительности.
- Серологические тесты. Включают определение антител к стрептококкам, используемых при затяжных или рецидивирующих инфекциях.
В некоторых случаях могут потребоваться дополнительные методы диагностики, такие как:
- Клинический анализ крови для оценки общего состояния здоровья;
- Исследование уровня C-реактивного белка, что поможет оценить степень воспалительного процесса.
Итоговая диагностика должна основываться на комплексной оценке всех данных, что позволяет врачам назначить адекватное лечение и минимизировать риск осложнений.
Осложнения стрептококковой пневмонии
Стрептококковая пневмония может привести к множеству осложнений, особенно если не получать своевременное лечение. Одним из наиболее серьезных последствий является развитие плеврита, что сопровождается накоплением жидкости между легкими и грудной стенкой. Это состояние требует немедленного вмешательства и часто связано с необходимостью дренирования плевральной полости.
Еще одним важным осложнением является легочная абсцесса, проявляющаяся образованием полости в легком, заполненной гноем. Отсутствие адекватной терапии может привести к проникновению инфекционных процессов в кровоток, вызывая сепсис – системную реакцию организма на инфекцию, представляющую собой угрозу для жизни.
Клинические проявления осложнений могут варьироваться от высокой температуры, одышки и затруднения дыхания до общего ухудшения состояния пациента, которое требует госпитализации. В таких случаях важно выполнять рентгенографические исследования и, при необходимости, компьютерную томографию для более детальной оценки состояния легких.
Кроме того, стрептококковая инфекция может вызвать инфекции в других органах, включая септический артериит или офтальмологические проблемы. Рекомендации по их предотвращению предполагают строгий контроль за состоянием пациентов с пневмонией и немедленное вмешательство при появлении симптомов осложнений.
Факторы риска для развития осложнений включают ослабленную иммунную систему, хронические заболевания и возраст старше 65 лет. Поэтому необходимо проводить профилактические мероприятия и ежегодно делать прививки против пневмококковых инфекций, особенно для уязвимых категорий населения.
Рекомендации по уходу за больным ребенком
Правильный уход за ребенком в период болезни – важный аспект быстрого восстановления. Необходимо учитывать состояние малыша и предоставлять ему подходящую поддержку. Вот несколько конкретных советов, направленных на улучшение самочувствия.
Во-первых, следите за температурным режимом в комнате. Оптимальная температура – около 20-22 градусов. Избегайте перегревания, используйте увлажнители воздуха при необходимости.
Во-вторых, организуйте режим дня. Ребенок должен достаточно отдыхать и спать. Оптимальная продолжительность сна для маленьких детей составляет 10-14 часов в сутки, в зависимости от возраста. Многие малыши также нуждаются в дневном сне.
Третье, обратите внимание на питание. Обеспечьте малыша легкими и питательными блюдами, такими как бульоны, каши, фруктовые пюре. Важно также поддерживать водный баланс, предложите больше жидкости: воду, herbal teas, компоты.
Четвертое, следите за эмоциональным состоянием ребенка. Общение, чтение книг и спокойные игры помогут ему отвлечься от болезни. Поддерживайте позитивный настрой и создавайте комфортную атмосферу.
Пятое, соблюдайте рекомендации врача. Если назначены лекарства, следуйте графику их приема, внимательно изучайте инструкцию и не превышайте дозировку. Регулярно измеряйте температуру и обращайте внимание на симптомы, чтобы вовремя заметить ухудшение состояния.
Не забывайте про гигиену. Чистите игрушки и другие предметы, с которыми ребенок часто контактирует. Прививайте ребенку навыки, такие как мытье рук перед едой и после посещения туалета.
Общайтесь с врачом, если состояние ухудшается или возникают дополнительные симптомы. Здоровье ребенка – это главный приоритет, и своевременная медицинская помощь может значительно ускорить выздоровление.
Вакцинация против стрептококка пневмонии
Вакцинация представляет собой ключевой инструмент в профилактике заболеваний, вызванных стрептококком пневмонии, главным образом, у детей, пожилых людей и лиц с ослабленным иммунитетом. Вакцины, используемые против этого патогена, направлены на снижение риска инфицирования и продление жизни.
Существует несколько типов вакцин к пневмококковым инфекциям. Основными из них являются конъюгированные и полисахаридные вакцины. Конъюгированные вакцины, такие как PCV13 (пневмококковая конъюгированная вакцина 13 типов), рекомендуются для детей до 5 лет и взрослых с хроническими заболеваниями. Полисахаридная вакцина PPSV23, которая охватывает 23 серогруппы, рекомендуются для людей старше 65 лет и для членов групп высокого риска.
При проведении вакцинации необходимо учитывать возрастные рекомендации и возможные противопоказания. Важно проводить вакцинирование в условиях медицинского учреждения, где у пациента будет возможность получить необходимые рекомендации и дозы прививок.
Эффективность вакцины наблюдается на протяжении нескольких лет. Однако для поддержания иммунной защиты может потребоваться ревакцинация, особенно для людей с высоким риском инфекций.
Имеются данные, подтверждающие, что вакцинация значительно уменьшает число случаев стрептококковой пневмонии. На фоне прививок наблюдается снижение уровня госпитализаций и летальности, что делает вакцинацию важным звеном в охране здоровья населения.
Альтернативные и дополнительные методы лечения
В дополнение к традиционным подходам к терапии стрептококковой инфекции, ряд современных методов может значительно улучшить общее состояние пациента и ускорить процесс выздоровления. Эти подходы включают использование фитотерапии, гомеопатии и других неконвенциональных методик.
Фитотерапия предлагает множество растительных средств, обладающих противовоспалительными и иммуностимулирующими свойствами. Например, настой шалфея и ромашки может помогать при воспалительных заболеваниях респираторного тракта. Их применение возможно в виде ингаляций или полоскания горла.
Гомеопатические препараты, такие как Hepar sulfuris или Belladonna, используются для лечения острых симптомов. Однако важно помнить, что эффективность таких средств часто зависит от индивидуальных особенностей организма.
Дополнительным подходом является использование пробиотиков, которые помогают восстановить баланс микрофлоры кишечника после курса антибиотиков. Это может способствовать улучшению иммунной реакции и ускоренному выздоровлению.
Также стоит рассмотреть методы дыхательной гимнастики, которые способны улучшить проходимость дыхательных путей и способствовать скорейшему восстановлению легочной функции. Регулярные занятия помогут укрепить мышцы дыхательной системы и улучшить общую физическую форму пациента.
Важным аспектом является психоэмоциональное состояние пациента. Практики медитации и йога могут помочь снять стресс и улучшить общее самочувствие.
Наилучший подход заключается в сочетании различных стратегий, принимая во внимание индивидуальные потребности и рекомендации врача. Таким образом, альтернативные методы лечения могут быть настоящим помощником в борьбе со стрептококковыми инфекциями, служа дополнением к основным терапевтическим вариантам.








