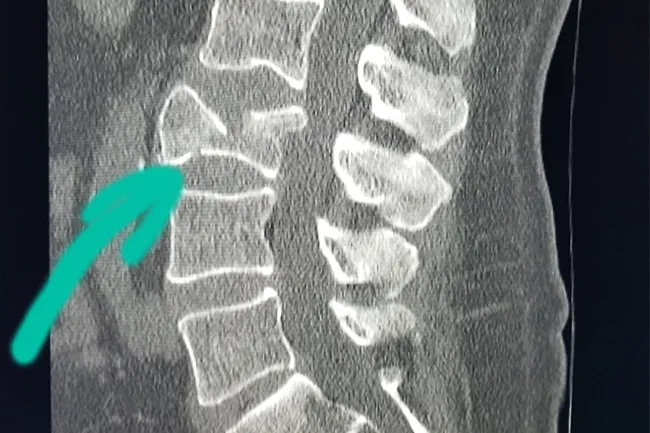
Участок разрежения костной структуры в теле позвонка, выявленный на компьютерной томографии (КТ), может указывать на различные патологии, включая остеопороз, метастатические изменения или инфицированные процессы. Визуализация таких изменений позволяет врачу оценить состояние позвоночника и разработать адекватный план дальнейшего обследования и лечения.
Важно отметить, что точное определение причины разрежения требует комплексного подхода, включая анализ клинической симптоматики, лабораторные исследования и, при необходимости, дополнительные методы визуализации. Ранняя диагностика и своевременное вмешательство могут существенно повлиять на прогноз и качество жизни пациента.
- Обзор методов компьютерной томографии (КТ) для диагностики заболеваний позвоночника.
- Определение разрежения костной структуры как важного симптома остеопороза и других заболеваний.
- Клиническое значение визуализации участков разрежения на КТ.
- Сравнение КТ с другими методами исследования, такими как рентгенография и МРТ.
- Рекомендации по интерпретации полученных КТ-изображений для диагностики и мониторинга состояния позвоночника.
КТ позвоночника показывает
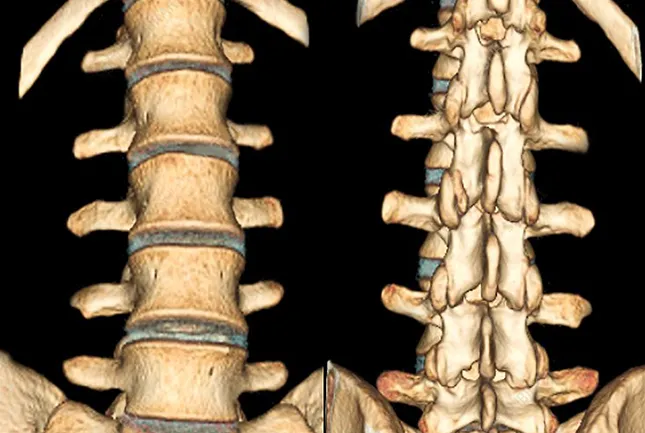
- Структура, текстура и плотность костной ткани. Любые виды повреждений, опухолевые образования и патологические изменения (включая остеохондроз позвоночника и метастазы);
- Позвоночный канал и межпозвонковые отверстия;
- Отростки позвонков;
- Спинной мозг.
При проведении компьютерной томографии (КТ) я часто сталкиваюсь с участками разрежения костной структуры в теле позвонка. Такие изменения обычно указывают на остеопороз или другие патологии, связанные с ослаблением костной ткани. Важно отметить, что подобные разрежения могут иметь различные причины, включая метаболические заболевания, воспалительные процессы или опухолевые поражения. Поэтому для правильной интерпретации результатов необходимо учитывать клинические данные и анамнез пациента.
Визуально участки разрежения на КТ представлены как гиподенсивные зоны, которые могут отличаться по размеру и форме. Я всегда обращаю внимание на их локализацию и отношение к окружающим тканям. Например, если разрежение изолированное и локализуется в области эпифиза, это может быть признаком остеонекроза. В случае же множественных и несимметричных разрежений следует думать о возможных метастазах или заболевании Педжета. Таким образом, определение морфологических характеристик поражения играет ключевую роль в диагностике и дальнейшей тактике ведения пациента.
Кроме того, важно оценить динамику изменений костной структуры. Повторные исследования могут дать ценную информацию о прогрессировании заболевания или, наоборот, об эффективности проводимой терапии. При наличии разрежений я всегда рекомендую дополнительно провести обследования, такие как магнитно-резонансная томография или сцинтиграфия, для более точной диагностики и исключения серьезных патологий. Таким образом, комплексный подход к анализу участков разрежения в теле позвонка позволяет мне более уверенно ставить диагноз и предлагать адекватное лечение пациентам.
Переломы позвоночника на КТ
В диагностике и оценке костных травм позвонков наивысшую значимость имеет компьютерная томография. Согласно исследованиям PubMed, выявляемость переломов позвоночника с помощью КТ (или МСКТ) достигает 97-100%. На сегодняшний день это самый высокий уровень точности.
Переломы позвоночника делятся на:
- открытые;
- закрытые;
- компрессионные;
- компрессионно-оскольчатые;
- изолированные (с повреждением только одного позвонка);
- множественные и другие.
Компрессионный перелом позвоночника — это последствие травмы, которая произошла при одновременном сжатии и сгибании, при этом место перелома имеет клиновидную форму с вершиной, направленной вперед. Такие переломы вызывают острую боль.
Компрессионные переломы возникают вследствие сильного воздействия на позвоночник, например, при ДТП, падении с большой высоты и других экстренных ситуациях. Важно удостовериться, что спинной мозг не поврежден и что перелом ограничивается лишь одним местом.
Согласно статистике ВОЗ, большинство переломов позвоночника обусловлены остеопорозом. Около 50% всех переломов приходится на пояснично-крестцовый отдел позвоночника, 40% — на грудной, 10% — на шейный. При падении с большой высоты на пяточную кость с ее травмированием, в 10% случаев из-за осевой нагрузки возникает перелом грудного отдела позвоночника.
При оценке изменений, произошедших в позвоночнике после травмы на КТ, рентгенолог проверяет наличие вывихов, кифоза и костных фрагментов в позвоночном канале.
Клиническое наблюдение
Больная З. обратилась с жалобами на опухолевидные образования в области лба, позадиушной области слева. Обнаружила случайно 2 мес назад, отмечает их быстрый рост за этот период. Обратилась к онкологу, была направлена на УЗИ мягких тканей головы. В анамнезе нефрэктомия по поводу опухоли почки.
На УЗИ в лобной области под кожей определяется объемное образование в виде плотного тела размером 3,0 х 2,7 х 2,8 см с нечеткими контурами и средней эхогенностью, неоднородной структурой, с участками кистозной дегенерации до 0,3 см, сопровождающееся разрушением лобной кости. Контуры апоневроза черепа не дифференцируются
В позадиушной области слева, в проекции сосцевидного отростка, на глубине 1,0 см визуализируется однотипное объемное солидное образование размерами 4,4 х 1,9 х 4,0 см. На рентгенограммах костей черепа выявлены участки деструкции костей черепа

Диагностика
При возникновении сколиотической деформации, особенно провоцирующей боли при незначительной степени искривления позвоночного столба, необходимо как можно раньше обратиться к ортопеду. На основании характера жалоб пациента и результатов осмотра врач уже сможет распознать признаки сколиоза и назначить инструментальные исследования. Они помогут не только подтвердить и уточнить степень деформации позвоночника, но и обнаружить остеобластические опухоли. Это:
- рентгенограмма позвоночника;
- КТ – наиболее подробный метод диагностики;
- МРТ.
Для уточнения диагноза могут применяться исследования с контрастированием гадолинием и йодосодержащими веществами.
Остеоидная остеома на снимках может иметь разную степень оссификации и сопровождаться отечностью костного мозга вблизи нее, хотя может и не визуализироваться из-за изменений окружающих тканей. Ее окружает участок с признаками плотного склероза и разной степенью выраженности периостальной реакции. Также может наблюдаться утолщение плевральных листков или образование плеврального выпота. При этом наиболее характерной чертой опухоли является наличие локальной сколиотической деформации с формированием вогнутой дуги со стороны остеоид-остеомы.

Изменения, характерные для остеоид-остеомы на КТ и МРТ, могут имитировать злокачественную опухоль, что иногда приводит к ошибочной диагностике рака.
Остеобластома позвоночника на снимках имеет вид четко ограниченного экспансивного новообразования с краями, напоминающими очертания географических объектов. Чаще оно обнаруживается в дуге позвонка и переходит на его тело. При этом наблюдается узкая переходная зона со склерозированной границей. Дополнительно может присутствовать воспаление в области соседних ребер, утолщение листков плевры и образование плеврального выпота, а также отечность тканей вокруг опухоли, что обусловлено продуцированием ее клетками простагландинов.
Дифференцированная диагностика проводится с:

- односторонним спондилолизом;
- стрессовый перелом корневой или дуговой пластинки позвоночника;
- односторонний лизис корня либо части суставов дуги;
- метастазы с склерозирующими свойствами;
- лимфома;
- остеомиелит;
- саркома Юнга;
- хондрома;
- остеогенная саркома;
- костная киста аневризмы.
Лечение остеоидной остеомы и остеобластомы позвоночника
При остеоид-остеоме позвоночника и хорошо контролируемой клинической симптоматике пациентам может предлагаться консервативное лечение, в основном носящее симптоматический характер, и регулярное наблюдение. Но основным методом лечения остеоид-остеомы и остеобластомы позвоночника является операция. Только хирургическое вмешательство позволяет полностью удалить новообразование, устранить опасность дальнейшей деформации позвоночника и исправить существующую. Главным правилом оперативного лечения опухолей такого рода является полное удаление. В противном случае существует вероятность рецидива.
Формирование опухолевых образований в области позвоночника требует особенно тщательного и осторожного подхода в процессе проведения хирургических вмешательств. Это связано как со сложностью анатомического строения данной области, так и с близостью к спинному мозгу, его корешкам и крупным сосудам. Особенно важна высокая квалификация хирурга, когда требуется удалить опухоль, расположенную на позвонках шейного отдела.

Резекция опухоли выполняется малоинвазивным путем через небольшой разрез мягких тканей в проекции пораженного позвонка, с помощью эндоскопического оборудования, вводимого через точечные проколы, или путем вылущивания. При необходимости может удаляться фрагмент дуги, отростка позвонка. Для устранения сформировавшегося дефекта проводят костную пластику с применением собственной кости пациента или искусственного материала. В отдельных случаях позвоночник стабилизируется металлоконструкциями.
В некоторых ситуациях, при отсутствии неврологических нарушений, пациентам могут быть предложены альтернативные методы лечения вместо традиционного хирургического вмешательства:
- Лазерная терапия – применяется для удаления небольших остеоидных остеом с использованием тепловой энергии лазера. Специальный световод вводится к поврежденному позвонку через тонкую канюлю под контролем компьютерной томографии, что позволяет достичь хорошего косметического результата и облегчить боли.
- Радиочастотная абляция под контролем КТ – процедура аналогична лазерному удалению. Воздействие радиочастотных волн приводит к уменьшению размера опухоли и снятию болей.

Таким образом, остеобластома позвоночника и остеоидная остеома – доброкачественные и не самые распространенные опухоли костей. Но они способны провоцировать сколиоз и выраженные неврологические нарушения, поэтому их образование нельзя оставлять без внимания.
Опухолевое поражение поясничного отдела позвоночника на МРТ
Опухолевые образования в позвоночнике могут быть как экстрадуральными, так и интрадуральными, к которым относятся как экстра-, так и интрамедуллярные. Мы рекомендуем проводить МРТ поясничного отдела позвоночника в нашем центре в СПб, поскольку у данного отдела есть свои особенности. Поэтому мы осуществляем обследование с учетом индивидуальных характеристик поясничного отдела позвоночника.
Среди экстрадуральных опухолей на первом месте стоит метастатическое поражение. Стандартный протокол МРТ исследования позвоночника при подозрении на метастатическое поражение состоит из Т1-зависимых сагиттальных МРТ и Т2-зависимых МРТ с подавлением сигнала от жира.
Литические метастазы, замещающие костный мозг, выглядят гипоинтенсивными на Т1-зависимых МРТ. На Т2-зависимых МРТ они могут проявляться как гипоинтенсивные, изоинтенсивные в случае склеротических, либо яркими и четко выраженными, если литические, особенно при подавлении жирового сигнала. Метастазы могут вызывать как диффузные, так и очаговые изменения в костном мозге позвонка.
На самой ранней стадии диффузного поражения при МРТ позвоночника заметно исчезновение сигнала от вертебробазилярной вены, процесс захватывает ножки дуг и задние структуры позвонка. Распространение на мягкие ткани вдоль позвоночника лучше видно на Т1-зависимых корональных МРТ, а сдавление спинного мозга на сагиттальных МРТ позвоночника.
В заключительном этапе желательно проводить контрастные Т1-зависимые МРТ в сагиттальной и поперечной проекциях. Чувствительность МРТ позвоночника составляет более 90%, что значительно превышает показатели радионуклидной диагностики. Однако в плане различия между метастазами и доброкачественными заболеваниями, МРТ позвоночника не является абсолютно надежным методом.
Дифференциальная диагностика с гематологической патологией – плазмоцитомой, лимфомой и лейкозами практически невозможно и требует аспирационной биопсии. Реакцией костного мозга на МРТ позвоночника, напоминающей метастатическое поражение, сопровождаются доброкачественные переломы. Однако МРТ сигнал выраженно неоднородный, задние структуры и костный мозг в заднем отделе тела позвонка остаются интактными. Более надёжным в плане дифференциальной диагностики является использование диффузионное-взвешенных МРТ позвоночника. При доброкачественном переломе через 1 – 3 месяца сигнал возвращается к норме.
Первичные опухоли позвонков встречаются гораздо реже метастатических.
Остеосаркома – это злокачественная опухоль, которая составляет около 20% всех сарком и примерно половину всех костных опухолей. Поражение позвоночника происходит крайне редко. На МРТ такие образования выглядят гипоинтенсивными на Т1-зависимых томограммах и смешанными на Т2-зависимых, с хорошей контрастной способностью.
Остеохондрома – доброкачественное новообразование, составляющее 8-9% от всех костных опухолей и треть от доброкачественных. Позвоночник поражается в 1-4% случаев остеохондромы. Опухоли данной локализации часто располагаться в остистых и поперечных отростках позвонков. На МРТ сигнал при этом имеет смешанную природу на Т1- и Т2-зависимых томограммах.
Фибросаркома – редкая злокачественная опухоль. Встречается в возрасте от 30 до 60 лет, без половой предрасположенности. Позвоночник поражает исключительно редко. При МРТ отличается обширной костной деструкцией и параспинальным компонентом.

Фибросаркома крестца. Т1-зависимая МРТ.
Хордома – доброкачественная опухоль из остатков нотохорды. Может располагаться по средней линии в любом месте от ската до копчика. При МРТ сигнал от опухоли неоднородный, рост её инвазивный, опухоль чаще контрастируется, но встречаются случаи неконтрастирующейся хордомы.
Хордома крестца. Сагиттальные Т1- и Т2-зависимые МРТ.
Множественная миелома (плазмоцитома, миеломная болезнь) – доброкачественная опухоль из плазматических клеток костного мозга. Критериями диагностики плазмоцитомы служат выявление в аспирате костного мозга не менее 10-15% плазматических клеток плюс очаги, выявляемые лучевыми методами, плюс моноклональные иммуноглобулины в моче (белки Бенс-Джонса и т. п.) и крови. Выживаемость при плазмоцитоме без лечения составляет до одного года, при лечении – 2-3 года. При МРТ признаки неспецифические – очаги высокого сигнала на Т2-зависимых и низкого на Т1-зависимых МРТ, контрастирование очагов хорошее.
Множественная миелома. Сагиттальная Т1-зависимая МРТ после контрастирования.
Эозинофильная гранулёма (гистиоцитоз X) – представляет собой один из доброкачественных вариантов гистиоцитоза из клеток Лангерганса. Встречается в возрасте от 2 до 30 лет, пик частоты приходится на возраст 5-10 лет. Соотношение полов М:Ж как 3:2. Опухоль типично локализуется в черепе, нижней челюсти, рёбрах, длинных трубчатых костях, костях таза, реже в позвонках.
Обычно заболевание может самостоятельно регрессироваться в течение двух лет. Часто наблюдаются компрессионные переломы в теле позвонков. В процессе заживления вокруг очага может формироваться склероз. МРТ может показать неспецифические признаки – очаг, который выглядит гиперинтенсивным на Т2-зависимых МРТ и гипоинтенсивным на Т1-зависимых, с хорошим контрастированием.
Интрадуральные экстрамедуллярные опухоли расположены в дуральном мешке внутри позвоночного канал, но за пределами спинного мозга. Такие опухоли обычно происходят из корешка конского хвоста (невриномы и нейрофибромы) или дурального мешка (менингиомы).
Невриномы (шванномы) и нейрофибромы представляют собой примерно 50% экстрадуральных опухолей. Невриномы почти всегда образуются в одиночном экземпляре, инкапсулированы и могут находиться в любом отделе, но чаще всего встречаются в поясничном и верхнем шейном. Множественные невриномы возникают крайне редко и связаны с нейрофиброматозом типа II. Нейрофибромы состоят из клеток Шванна и фибробластов, некоторые из них окружают задний корешок. Они почти всегда бывают множественными и связаны с нейрофиброматозом типа I (болезнь Реклингхаузена), а типичный рост выглядит как “песочные часы”, что не характерно для поясничной локализации.

Нейрофиброма. Сагиттальная Т1-зависимая МРТ с контрастированием.
Менингиомы составляют около 40% экстрадуральных опухолей, однако в поясничном отделе лишь 3%. Обычно такие опухоли диагностируются у людей возрасте около 40-50 лет. У детей спинальные менингиомы встречаются редко (3-6% от всех случаев), и часто как проявление нейрофиброматоза II типа. В случае этого заболевания менингиомы могут быть множественными, что составляет около 2% от всех случаев.
Происходят менингиомы из паутинной оболочки. Они инкапсулированы, имеют широкое основание, хорошо васкуляризированы, часто содержат кальцинаты и редко подвергаются кистозной дегенерации. У женщин встречаются в 4 раза чаще, чем у мужчин. Растут они очень медленно.
На Т1-зависимых МРТ менингиомы обладают изоинтенсивностью по отношению к спинному мозгу. На Т2-зависимых МРТ фибробластные менингиомы обычно показывают низкий сигнал, в то время как другие гистологические варианты часто имеют умеренно повышенный сигнал. Контрастный ввод при МРТ осуществляется быстро и равномерно, иногда охватывая и околопределительную твердую мозговую оболочку (“дуральные хвосты”).
По форме менингиомы на МРТ обычно полукруглые, с широким основанием, обращенным к оболочке. Четко очерчены. Рост по типу “песочных часов” нетипичен.
Интрадуральные экстрамедуллярные метастазы (дроп-метастазы, лептоменингеальный карциноматоз) происходят они из злокачественных опухолей ЦНС и распространяются вдоль мягкой мозговой оболочки с током ликвора. Чаще они наблюдаются в детском возрасте. Отдаленные лептоменингеальные метастазы из раковых узлов, меланом и лимфом, занесенные через кровоток или по лимфатическим путям, встречаются исключительно редко. Характерная локализация лептоменингеальных метастазов в поясничном отделе.
Иногда на Т1-зависимых МРТ можно увидеть узлы, которые имеют изоинтенсивность по отношению к корешкам конского хвоста. На Т2-зависимых МРТ они часто сливаются с ликвором. Поэтому, если у пациента обнаружена опухоль с высоким риском метастазирования, обязательно нужно проводить МРТ с контрастированием. При этом отсутствие метастазов по результатам МРТ должно быть дополнительно подтверждено многократными цитологическими анализами ликвора.
Эпендимомы экстрамедуллярной локализации растут из конуса и конечной нити. По гистологии относятся к миксопапиллярному типу. Составляют около 13% от всех спинальных эпендимом. Диагностируются в возрасте около 40 лет и чуть чаще у мужчин. Хотя относятся к градации 1, встречается диссеминация с током ликвора.

Миксопапиллярная эпендимома. Сагиттальная Т1-зависимая МРТ после контрастирования.
Ганглионеврома (параганглиома) происходит из клеток автономной нервной системы. Частота составляет 1 случай на 100 тыс. населения. Это особый тип опухолей, который может локализоваться в любом месте, где есть подобные клетки. Спинальная ганглиневрома обычно имеет экстрадуральный тип роста, но изредка встречается и интрадуральный. Проявляется в возрасте 40 – 50 лет.
Чаще всего встречается у мужчин.
На Т1-зависимых МРТ опухоль изоинтенсивна спинному мозгу. На Т2-зависимых МРТ она гиперинтенсивна, причем может быть видна фиброзная капсула. Контрастное усиление при МРТ хорошее, но неравномерное. Так как интрадуральная параганглиома локализуется в области конского хвоста и конечной нити отличить ее от эпендимомы по МРТ признакам невозможно.

Ганглионеврома конского хвоста. Сагиттальная Т1-зависимая МРТ после контрастирования.
Интрамедуллярные опухоли располагаются непосредственно в спинном мозге. Поскольку спинной мозг обычно заканчивается на уровне первого поясничного позвонка, опухоли происходят из конского хвоста.
Эпендимома у взрослых локализуется в области конского хвоста и терминальной нити, они относятся к миксопапиллярному подтипу. Эти эпендимомы растут медленно вдоль спинного мозга, провоцируя со временем эрозию ножек и задних участков тел позвонков.
Также как и астроцитома, эпендимома гипоинтенсивна на Т1-зависимых МРТ и гиперинтенсивна на Т2-зависимых МРТ. После контрастирования на МРТ за счет капсулы виден как четко очерченный однородный узел.
Причины отека костного мозга
Костный мозг находится внутри тела каждого позвонка. Между костными трабекулами располагаются стволовые клетки, рыхлая соединительная ткань и жировая ткань. В этом месте образуются все клеточные элементы крови – эритроциты, лейкоциты и тромбоциты. Поэтому любые изменения в костном мозге могут привести к анемии, снижению иммунной защиты, обострению аутоиммунных заболеваний и повышенной склонности к кровотечениям. С возрастом жировые клетки занимают большую часть костного мозга.
Причину отека помогает выявить опрос пациента. Большое значение имеет предшествующая травма, характер и длительность боли, нарушения чувствительности кожи, сопутствующие заболевания.
Травматический отек
Наиболее часто причиной возникновения болей является травма спины: человек может упасть или оказаться под ударом, а боль может не утихать со временем. Одной из характерных особенностей этой боли является ее локализация на уровне выше места травмы. Это связано с тем, что отекший позвонок сжимает корешки спинного мозга, и сами нервы, выходя из спинного мозга, находятся на более высоком уровне и какое-то время проходят в позвоночном канале, прежде чем покинуть его через межпозвоночные отверстия.
Трабекулярный отек сопровождает травмы в 100 % случаев. Встречается в любом отделе позвоночника – от шейного до копчика, локализация зависит от механизма травмы. Под действием механического фактора увеличивается давление на костную ткань, может произойти перелом позвонка, растяжение и разрывы связок. Кровеносные сосуды повреждаются, жидкая часть крови и клетки выходят из сосудов и заполняют место между костными балками. Симптоматическое лечение временно облегчает состояние, но без прицельного воздействия на причину отека костного мозга вылечиться невозможно.
Вторичный отек кости
Вторичные отеки не связаны с травмами и усложняют течение других заболеваний:
- Отек спинного мозга может сопровождать воспалительные процессы в позвоночнике (остеомиелит, туберкулез). Микробы могут проникать в тела позвонков через кровь из любого очага хронической инфекции (например, кариес, тонзиллит, эндокардит).
- Дегенеративные процессы, такие как остеохондроз, межпозвоночные грыжи и артрозы фасеточных суставов (суставов между ближайшими позвонками), нарушают кровоснабжение костей, что приводит к отечности. На начальных этапах отек проявляется в области хрящей, а затем затрагивает и другие участки костной ткани.
- Опухоли оказывают давление на соседние структуры, что нарушает кровоснабжение костей и вызывает перифокальный отек костного мозга в позвоночнике, образующийся вокруг новообразования.
- Патологии обмена веществ, эндокринные расстройства, хронические заболевания почек и нарушения работы пищеварительной системы могут вызвать дисбаланс электролитов и накопление натрия, что, в свою очередь, может привести к метаболическому отеку костных тканей.
- Ятрогенные факторы: реакции после операций на позвоночнике (реактивный отек) и последствия применения определенных медикаментов (включая стероиды), а Влияние лучевой терапии.
Отек костного мозга, что покажет МРТ позвоночника?
Из-за скопления жидкости в костной ткани тела позвонков увеличивается в размерах, приобретают раздутую форму. Если они увеличиваются настолько, что начинают сдавливать спинной мозг, проходящий в канале позвоночного столба, появляются неврологические симптомы, на снимках видны структурные изменения спинномозговых корешков и спинного мозга. Это уже очень опасно, развиваются:
- Если поражен поясничный отдел позвоночника, наблюдаются двигательные и чувствительные нарушения в нижних конечностях, а также проблемы в работе органов таза (например, нарушения мочеиспускания, дефекации и половых функций).
- При затрагивании шейного отдела позвоночника возможны нарушения иннервации рук (изменяется чувствительность, страдает подвижность). Сильный отек может сжимать спинной мозг не только в области шеи, но и препятствовать нормальному кровотоку, что увеличивает риск возникновения зрительных расстройств, головной боли, менингеальных симптомов, рвоты и повышения внутричерепного давления из-за отека и сжатия нервов. Поразительные центры дыхания и сердечной деятельности, расположенные в продолговатом мозге, могут быть задействованы в патологическом процессе, что приведет к угрозе жизни.
Отек спинного мозга, нервов и оболочек мозга проявляется повышенной интенсивностью сигнала по сравнению с нормальными тканями. При гидроцефалии наблюдается увеличение размера ventriculi cerebri.

Эпидемиология
Метастастатическое поражение позвоночника встречается в 10% случаяев впервые выявленного рака. Оно чаще встречаются в старшей возрастной группе (старше 50 лет).
Поражения позвоночника часто не проявляют симптомов и могут быть случайно выявлены во время визуализации других заболеваний (например, для стадии первичной опухоли). Эти повреждения могут привести к болевому синдрому, патологическим компрессионным переломам и сжатию спинного мозга, что вызывает неврологические нарушения при расширении спинномозгового канала.
Патология
- рак молочной железы
- рак легких
- рак простаты
- лимфома
- почечно-клеточный рак
- опухоли желудочно-кишечного тракта
- меланома
Метастазы могут быть как остеобластными так и остеолитическими, однако за счет образования костного матрикса(остеоида) и минерализации, так как метастатические очаги могут секретировать остеобласт- остеокласт-стимулирующие факторы, следовательно данное разделение не оказывает большой помощи при поиске первичной опухоли как источника метастазов. Формирование вновь образованной костной ткани также происходит в ответ на химио или лучевую терапию. Было также отмечено что некоторые первичные опухоли чаще приводят к развитию склероза чем другие [не указан источник].
Первичные опухоли, которые чаще всего метастазируют в остеобластическом типе:
- рак простаты
- остеосаркома
- медуллярная карцинома щитовидной железы
Первичные опухоли с преимущественно остеолитическим типом метазирования, но реже остеобластический тип метастазирования:
- рак молочной железы
- лимфома
- уротелиальная карцинома
Первичные опухоли с остеолитическим типом метастазирования включают:
- рак легкого
- злокачественные опухоли ЖКТ
- почечно-клеточный рак
- злокачественная меланома
- множественная миелома
Остеопеническая дистрофия позвоночника
Термином «остеопения» (от греч. penia — бедность, недостаток) обозначают уменьшение плотности кости независимо от ее причины. Остеопения может быть следствием как остеопороза, так и остеомаляции.
Явно выраженные дистрофические изменения характеризуются как количественными, так и качественными нарушениями в процессах физиологической перестройки костной ткани. В этом процессе наблюдается не только развитие остеопороза, характеризующегося уменьшением толщины и количества костных балок, но и задержка в формировании новых балок на стадии остеоидной ткани, где не происходит накопление минерального компонента.
Такой процесс принято обозначать термином «остеомаляция». Остеоидные костные балки не видны на рентгенограммах, поскольку состоят лишь из органической матрицы. Прямых рентгенологических признаков, свойственных только остеопорозу или остеомаляции, нет. В рентгенологии обычно используют термин «остеопороз», однако в настоящее время уже известны косвенные признаки, по которым можно диагностировать и остеомаляцию. В связи с этим, объединяя пока все дистрофические процессы, сопровождающиеся рентгенологическим симптомом разрежения костей, в одну группу, мы полагаем логичным обозначить их термином «остеопения».
Данная форма диффузной дистрофии была впервые выделена Н. С. Косинской в 1961 году под названием «дистрофия позвоночника». К сожалению, она до сих пор не нашла отражения в современных руководствах или монографиях по заболеваниям позвоночника.
Между делом упоминают или даже подробно разбирают картину изменений позвоночника, в том числе остеопороз, применительно к каким-либо заболеваниям. Выделение этой формы мы считаем важным потому, что причины остеопении позвоночника многообразны. Уже одна констатация этого вида дистрофии должна направить мысль врача на поиски основной причины. Поскольку степень выраженности остеопении и конкретные патоморфологические формы ее проявления при разных заболеваниях различны, то на основании одной рентгенологической картины в ряде случаев можно проводить дифференциальную диагностику некоторых групп заболеваний, тем более, что уже имеются способы количественной оценки плотности костей.
Наиболее распространенной формой остеопенической дистрофии позвоночника является наблюдаемая у женщин старше 45-50 лет улучшение структуры позвонков, известная рентгенологами как возрастной, дисгормональный или гормональный остеопороз. Эта форма непосредственно связана с возрастом женщины, так как в этот период могут проявляться климактерические симптомы, что позволяет предположить связь между возникновением остеопороза и нарушениями в функции половых желез. У мужчин данный вид изменения структуры позвоночника наблюдается позже, чаще после 60-65 лет.
Мы считаем, что возрастная остеопения отличается от остеопении, развивающейся при различных заболеваниях внутренних органов, желез внутренней секреции, выраженных нарушениях обмена веществ.
Возрастная остеопения начинается с уменьшения плотности тел позвонков, но форма их остается прежней, так же как и межпозвоночных дисков. Чаще всего это можно увидеть на рентгенограммах грудного отдела, особенно в боковой проекции при вдохе.
В таких случаях размазывается изображение ребер и структура легких, которые в обычных условиях съемки мешают анализу рентгенограмм. В шейном и поясничном отделах остеопороз удается выявить лишь тогда, когда в грудном отделе он отчетливо виден.
Со временем разреженность структуры увеличивается, плотность позвонков падает и может стать равной плотности рядом находящихся мягких тканей. В этот период контуры тел позвонков стали заметнее и начали принимать форму, напоминающую рамку, окружающую тело позвонка. При этом высота межпозвоночных дисков чаще всего остается неизменной.
Если остеопения достигает такой степени, то начинает изменяться форма тел грудных позвонков. Они, постепенно перестраиваясь, приобретают клиновидную форму, причем в некоторых позвонках этот процесс идет быстрее, уменьшается их высота, увеличивается переднезадний размер. Форма тел позвонков может изменяться и вследствие компрессионных переломов. Разреженные, ослабленные позвонки могут ломаться даже под влиянием незначительных нагрузок или при неловком движении. Переломы сопровождаются соответствующей клинической картиной и не проходят для больного незамеченными.
В порозных телах позвонков приток крови значительно увеличен по сравнению с нормальными состояниями. Если до начала остеопении в дисках произошли ярко выраженные дистрофические изменения, то под влиянием увеличенного кровоснабжения يصبح возможным замещение остаточных хрящевых тканей фиброзной, прорастающей сосудами.
В конечном счете образуется фиброзное сращение тел смежных позвонков, которое может трансформироваться в костное сращение, что особенно часто можно видеть на передних участках диска. Перестройка формы продолжается и после образования костного блока, который, как и соседние позвонки, постепенно оседает, его клиновидная деформация становится еще более выраженной, нарастает грудной кифоз. Вследствие уменьшения высоты тел позвонков и увеличения грудного кифоза рост человека может уменьшиться на 10-15 см. Таково течение возрастной остеопении позвоночника. Остеопения костей конечностей отсутствует или отмечается в тяжелых случаях, но гораздо менее выраженная, чем в позвоночнике.
Изменения в позвоночнике, возникающие на фоне алиментарной дистрофии, схожи с возрастной остеопенией, но развиваются независимо от возраста и в период алиментарной дистрофии. Безусловно, у людей старшего возраста эти изменения будут более выраженными.
Если у молодых людей и лиц среднего возраста изменения ограничиваются разрежением структуры позвонков, то у более пожилых, особенно у женщин, кроме уменьшения плотности, происходит изменение формы позвонков, которые уплощаются, уменьшается их высота, особенно в передних отделах. В общем картина та же, что при дисгормональной остеопении, только возникает у лиц более молодого возраста, причем так же, как и при возрастной дистрофии, остеопения особенно часто развивается в позвоночнике, а кости конечностей остаются практически интактными. Это определяется не только на глаз, но и с помощью инструментальных методов.
Остеопеническая дистрофия позвоночника у лиц с хроническими заболеваниями, особенно системными, проявляется несколько иначе. Особенностью является парадоксальное увеличение высоты межпозвоночных дисков, что происходит как в относительном, так и в абсолютном значении.
Мы уже знаем, что любое дистрофическое поражение позвоночника и суставов сопровождается атрофией хрящевых образований. Здесь же явная гипертрофия диска. Удивительно и то, что этот феномен описывается без всякого удивления, как будто так и должно быть. Детального исследования этого явления пока не проводили, хотя Ch. G. Schmorl описал его еще в 1932 г. и даже предложил деформацию позвонков обозначать «по типу рыбьих».
Ярким примером этих изменений служит остеопения при болезни Иценко-Кушинга. Так же как и при возрастном остеопорозе, наблюдается постепенное уменьшение высоты тел позвонков, которые становятся плоскими, принимая клиновидную форму. Однако в отличие от остеопороза высота межпозвонковых дисков, особенно в центральной части, заметно возрастает.
Постепенно почти прозрачные тела, в которых на обычных рентгенограммах не видно никакой структуры, приобретают вид двояковогнутых линз, а диски — соответственно двояковыпуклых. Если вспомнить, что диск представляет собой уравновешенную гидростатическую систему, то логично предположить, что при этом заболевании диск обладает большей гидрофильностью. Его студенистое ядро увеличивается за счет большего накопления жидкости, вследствие чего диск приобретает форму двояковыпуклой линзы, раздвигая тела соседних позвонков.
Слабые тела позвонков, подверженные остеопении, начинают модифицироваться, причем центральные их отделы вдавливаются, в то время как крайние остаются более высокими. Это объясняется тем, что периферийная часть позвонков с лимбусом и плотными наружными стенками, обладающими множеством вертикальных костных балок, гораздо прочнее, чем центральная часть, не поддерживаемая вертикальными элементами. Кроме того, увеличивающееся пульпозное ядро оказывает наибольшее давление именно на центральные отделы тел позвонков, из-за чего их верхняя и нижняя площадки приобретают блюдцевидную форму.
При данной форме дистрофического поражения позвоночника остеопения распространяется на весь позвоночник и остальной скелет. В первую очередь изменения выявляются в позвоночнике и лишь потом в конечностях, поэтому при исследовании, приведенном в начальных стадиях заболевания, можно еще не определить структурных изменений в конечностях, хотя остеопения позвоночника уже отчетливо выражена.
Разреженность костной структуры в позвоночнике примерно равномерная во всех отдела, однако деформация позвонков усиливается снизу вверх, что может быть связано с возрастанием нагрузки на нижние позвонки. Шейные позвонки почти не деформируются, тел грудных позвонков становится двояковогнутыми, а в среднем грудном отделе также могут возникнуть клиновидные деформации, порой доминирующие.
В нижних грудных и поясничных позвонках преобладает типичная двояковогнутая деформация тел. В связи с тем, что во всем позвоночнике происходит уменьшение высоты и уплощение тел позвонков, рост больных, как и при возрастной остеопении, уменьшается, нередко значительно — на 10-15 см. Поскольку это заболевание чаще развивается до 40 лет, то локальных дистрофических изменений в отдельных сегментах по типу остеохондроза, как правило, не бывает. Молодым возрастом больных, по-видимому, можно объяснить и характерные изменения дисков, поскольку еще сохраняются пульпозное ядро и его гидрофильные свойства.
Остеопения, развивающаяся в результате длительного лечения кортикостероидами, практически не отличается от описанных ранее изменений. Чаще всего ее наблюдают в позвоночнике, но процесс распространяется и на конечности, особенно у молодых пациентов. С учетом активности их образа жизни, часто к остеопении примешиваются функциональные изменения в длинных трубчатых костях, а у подростков может отмечаться частичный асептический некроз головок бедренных костей.
Мы привели характеристику наиболее часто встречающейся и ярко проявляющейся остеопенической дистрофии. Однако дистрофические изменения костей, в том числе и позвоночника, сопровождают многие тяжелые острые и хронические инфекционные заболевания, выраженные нарушения витаминного баланса, болезни эндокринной системы, нарушения обмена веществ и питания, длительные экзогенные интоксикации, в том числе лекарственные и алкогольные. При патологических процессах, поражающих весь организм, обычно страдают все кости скелета, однако позвоночник поражается всегда, хотя и в разной степени.
Дистрофические изменения в костях могут спровоцировать ненормальную реакцию на внешние и внутренние воздействия, в том числе на функциональные нагрузки. При определенных заболеваниях может возникать новая патология, совершенно не оправданная функционально, например, при паратиреоидной остеодистрофии. Тем не менее, в случаях патологической перестройки остеопения остается в приоритете. Сравнительно редко преобладает остеосклеротическая реакция: на фоне остеопороза возникают нечеткие участки остеосклероза в телах позвонков, которые никак не могут быть оправданы функционально и наблюдаются при некоторых формах почечной остеодистрофии.
Наиболее часто непосредственными причинами остеопенической дистрофии скелета, кроме разобранных выше возрастной, алиментарной и возникающей при болезни Иценко-Кушинга, являются любые расстройства питания, связанные не только с его недостатком, но и с избытком, заболевания внутренних органов (почек, кишечника, печени, желчных путей, желудка), выраженные нарушения витаминного баланса (гиповитаминоз D, С, комплекса В, РР, гипервитаминоз А), эндокринные заболевания (гипофиза, щитовидной, околощитовидных, поджелудочной железы, надпочечников, половых желез).
Классификация причин системных остеодистрофий является условной, так как очевидно, что нарушения гормонального фона всегда вызывают более или менее выраженные обменные расстройства, и наоборот: заболевания внутренних органов и общие инфекционные заболевания приводят к ухудшению гормональных и обменных процессов. То же самое относится и к экзогенным интоксикациям, а также к некоторым лекарственным воздействиям, особенно связанным с гормональными препаратами.
Механизмы воздействия всех этих процессов на скелет пока еще не изучены. Возможно, что воздействие осуществляется через какое-то единое звено, чем и объясняется универсальность изменений в костях. Установлено, например, что изменения в скелете при почечных остеодистрофиях вызываются не самим заболеванием почек, а опосредованно — через железы внутренней секреции, воздействие на которые почечной патологии приводит к обменным нарушениям, отражающимся на жизнедеятельности и состоянии скелета. С наибольшей достоверностью установлена связь изменений в костях с нарушениями функции паращитовидных желез при тяжелых поражениях почек. Поэтому Н. Schinz и соавт. (1952) рассматривают почечные остеодистрофии в разделе гормональных заболеваний скелета.
Как уже было упомянуто, дистрофические нарушения в скелете, возникающие из-за недостаточного питания, метаболических расстройств, различных инфекционных заболеваний и заболеваний органов внутренних систем, имеют несколько общих черт. Одним из самых значимых признаков является остеопения, степень которой может варьироваться в зависимости от продолжительности и тяжести основного заболевания, приведшего к ее проявлению. Остеопения проявляется по-разному в различных костях, причем чаще всего наибольшее поражение наблюдается именно в позвоночнике.
Дистрофические изменения костей проявляются по-разному и количественно, и качественно в зависимости от того, развиваются они в полностью сформировавшемся организме взрослого или у ребенка, у которого еще не закончены рост и дифференцировка органов и тканей, в том числе костной. Чем моложе больной, у которого развивается остеодистрофия, тем к более выраженным последствиям она приводит. Тяжелые формы остеодистрофии отражаются на дальнейшем росте и формировании скелета, вызывая их нарушения, поэтому с особенной осторожностью следует использовать гормональные препараты в детском возрасте. Рентгенолог же, встречаясь с остеопенией, должен помнить о многообразии причин ее развития.
В последнее время благодаря развитию рентгенологических и радиоденситометрических технологий стало возможным выявление остеопенической дистрофии в любых участках скелета на самых ранних стадиях.
Опыт других людей
Михаил, 32 года, инженер: «Когда мне на компьютерной томографии сообщили о разрежении костной структуры в теле позвонка, я сразу запаниковал. Я много работаю за компьютером и не уделяю достаточно внимания своему здоровью. После того как доктор объяснил, что это может быть связано с остеопорозом, я понял, что должен пересмотреть свой образ жизни — начать заниматься спортом и обратить внимание на питание. Это был своего рода сигнал, чтобы менять что-то в своей жизни.»
Анна, 28 лет, учитель: «На КТ мне нашли участок разрежения в позвонке, и я, признаюсь, была очень встревожена. Я слушала врачей и старалась понять, что это значит. Они объяснили, что такие изменения могут возникать из-за малоподвижного образа жизни или нехватки витаминов. Я начала принимать кальций и больше гулять на свежем воздухе. Это стало моим стимулом уделить больше внимания здоровью.»
Сергей, 45 лет, предприниматель: «Моя жизнь всегда была связана с постоянными стрессами и недостатком физических нагрузок. Когда я узнал о разрежении костной структуры на КТ, это стало для меня настоящим шоком. Я понимал, что должен что-то менять. Начал заниматься плаванием и проконсультировался с врачом по поводу диеты. Эта ситуация научила меня не откладывать заботу о своем здоровье на потом.»
Вопросы по теме
Каковы возможные причины возникновения участков разрежения костной структуры в позвонках?
Участки разрежения костной структуры в теле позвонка могут возникать по нескольким причинам. Одной из наиболее распространенных является остеопороз, который приводит к уменьшению минерализации кости и повышенной хрупкости. Также такие проблемы могут быть связаны с воспалительными заболеваниями, такими как остеомиелит, или опухолевыми процессами, включая метастазы рака. Кроме того, они могут быть результатом травм или перенесенных операций на позвоночнике.
Каковы возможные клинические проявления разрежения костной структуры у пациента?
Пациенты с участками разрежения костной структуры в позвонках могут не всегда испытывать выраженные симптомы, однако некоторые из них могут жаловаться на боли в спине, ограничение подвижности и дискомфорт при физической активности. В некоторых случаях может наблюдаться неврологическая симптоматика, такая как парестезии или слабость, если разреженные участки повлияли на близлежащие нервные корешки. Важно проводить комплексное обследование для выявления истинной причины разрежения и назначения соответствующего лечения.
Какие методы исследования используются для подтверждения диагноза при подозрении на разрежение костной структуры в позвонках?
Для диагностики участков разрежения костной структуры в позвонках широко используется КТ (компьютерная томография) и МРТ (магнитно-резонансная томография). КТ дает возможность визуализировать костные структуры и выявить изменения в их плотности, в то время как МРТ позволяет оценить мягкие ткани и сосудистую систему, что полезно для выявления возможных опухолевых и воспалительных процессов. Также может быть показано рентгенологическое исследование и, в редких случаях, биопсия для гистологического анализа.