Бронхит у детей — это воспалительное заболевание бронхов, часто вызываемое вирусными инфекциями или бактериями. Симптомы могут включать кашель, одышку, повысившуюся температуру и общую слабость. У детей грудного и младенческого возраста бронхит может привести к развитию более серьёзных состояний, таких как обострение бронхиальной астмы или пневмония, поэтому своевременная диагностика и лечение являются ключевыми факторами в управлении заболеванием.
Для профилактики бронхита у детей важно соблюдать гигиену, избегать контакта с больными людьми и укреплять иммунную систему. Лечение включает в себя использование противовирусных или антибиотических препаратов, если есть подозрение на бактериальную инфекцию, а также симптоматическую терапию. Родителям следует внимательно следить за состоянием ребёнка и при ухудшении симптомов обращаться за медицинской помощью.
Общие сведения о бронхите у детей
Бронхит у детей представляет собой воспалительное заболевание бронхиального дерева, обычно вызванное вирусами. Особенно часто данное заболевание встречается у детей младше трех лет из-за незрелости их дыхательной системы и иммунной защиты. Бронхи, представляющие собой разветвленные трубки, начинаются от трахеи и делятся на более мелкие бронхиолы, которые ведут к легочным альвеолам.
Основные функции бронхов включают транспортировку воздуха в легкие и защиту последующих участков дыхательной системы от различных вредных веществ.
- Вирусные инфекции (приблизительно 90% случаев, чаще у детей раннего возраста): это могут быть вирусы парагриппа, гриппа, респираторно-синцитиальный вирус, риновирус, аденовирус и метапневмовирус.
- Бактериальные инфекции (около 10% случаев, наиболее распространены среди школьников): сюда входят Mycoplasma pneumoniae, Chlamydophila pneumoniae и Bordetella pertussis. Другие бактерии крайне редко становятся причиной острого бронхита, если у ребенка нет других заболеваний (например, муковисцидоза или иммунодефицита).
- Хроническая аспирация еды, особенно у младенцев и детей раннего возраста.
Патогенные микроорганизмы проникают в дыхательные пути вместе с воздухом. Они фиксируются на клетках слизистой оболочки бронхов, вызывая её повреждение и запуская воспалительный процесс в организме.
Иммунные клетки, такие как лейкоциты и макрофаги, направляются в место воспаления для борьбы с инфекцией. В ответ на это организм выделяет цитокины, которые усиливают воспаление и регулируют терморегуляцию. Повышение температуры тела способствует замедлению размножения бактерий и вирусов.
Кашель – это защитный рефлекс, направленный на очищение дыхательных путей от инородных тел, микробов и других препятствий, которые могут мешать нормальному дыханию.
Различают два основных типа кашля: сухой (непродуктивный) и мокрый (продуктивный), которые зависят от состава мокроты и стадии воспалительного процесса.
Классификация бронхита у детей
Бронхит можно разделить по происхождению:
- Первичный бронхит: заболевание начинается непосредственно в бронхах.
- Вторичный бронхит: развивается на фоне других заболеваний дыхательных путей.
- Острый бронхит: быстрое воспаление слизистой бронхов, вызванное инфекциями или менее часто физическими и химическими факторами. Может возникать обструктивный синдром (обострение симптомов), особенно у маленьких детей, при определенных вирусах и аллергиях.
- Рецидивирующий бронхит: повторные острые эпизоды бронхита 2-3 раза или более в течение года, обычно наблюдаемый у детей в возрасте до пяти лет.
- Хронический бронхит: воспаление, продолжающееся более трех месяцев в год в течение двух лет. Этот диагноз ставится только при отсутствии других респираторных заболеваний.
Важно помнить, что у детей бронхит нередко сопровождается обструктивным синдромом, что требует внимательного подхода и своевременного лечения.
Симптоматика бронхита у детей
Острый бронхит вирусной природы обычно начинает развиваться с общих симптомов, схожих с ОРВИ. Температура чаще всего остается субфебрильной, повышаясь редко до фебрильной, а кашель проявляется на 2-3 день после начала болезни. Сначала кашель сухой, но затем он становится влажным, что сопровождается отхождением мокроты.
У маленьких детей кашель может вызывать рвоту. Затруднение дыхания и хрипение обычно отсутствуют, а признаки интоксикации не наблюдаются. При прослушивании легких врач может услышать рассеянные сухие и/или влажные хрипы, которые обычно уменьшаются после откашливания. Заболевание в среднем продолжается 5-7 дней, в редких случаях до двух недель, после чего наступает выздоровление.

При вирусном бронхите мокрота, как правило, прозрачная, а изменение её цвета на зеленовато-желтый сигнализирует о возможности бактериальной инфекции.
Обструктивный бронхит может проявляться приступами кашля, свистящими хрипами, затруднением дыхания и удлиненным выдохом. В таких случаях уровень насыщения кислородом может значительно снижаться.
Микоплазменный бронхит обычно характеризуется высокой температурой 38-39°C, которая сохраняется на протяжении нескольких дней, головной болью и покраснением конъюнктивы, но при этом интоксикация не наблюдается. Кашель появляется с первых дней заболевания, иногда вызывая боли в груди из-за интенсивности кашля. Без медикаментозного вмешательства кашель может беспокоить ребенка в течение нескольких недель.
Хламидийный бронхит чаще всего встречается у подростков и может сочетаться с фарингитом, синуситом и обструктивным синдромом. Температура часто остается в пределах нормы.
В случае затяжного бактериального бронхита также наблюдается влажный кашель, продолжающийся более четырех недель с обострениями, но при отсутствии других легочных заболеваний.
У слишком маленьких детей с признаками вирусного бронхита нужно обращать внимание на температуру выше 38,5°C, которая сохраняется более 48 часов, или на её появление после 2-3 дня болезни, а также на отказ от еды и питья.
Признаки ухудшения дыхательной функции, включая втяжение грудной клетки и цианоз, требуют немедленного внимания и могут сигнализировать о пневмонии. У новорожденных возможны эпизоды апноэ.
Методы диагностики бронхита у детей
При подозрении на бронхит врачу необходимо собрать полную информацию о состоянии здоровья ребенка и провести стандартный осмотр. Специалист обращает внимание на природу кашля, осматривает верхние дыхательные пути и определяет частоту дыхания и сердечных сокращений. Проведение аускультации легких и их перкуссии также является важным этапом обследования.
Температура выше 38°C с признаками интоксикации и отдышкой подразумевает необходимость выполнения клинического анализа крови и определения уровня С-реактивного белка.

Основные причины бронхита у маленьких детей
Воспаление слизистой оболочки бронхов может возникнуть как самостоятельное заболевание или быть следствием других недугов. Врачи классифицируют бронхит на острый, хронический и обструктивный. Каждая форма имеет свои причины:
- Острая форма связана с вирусной или бактериальной инфекцией;
- Хроническая форма обусловлена рецидивами респираторных недугов;
- Обструктивная форма вызвана повреждением слизистой бронхов.
Бронхит часто диагностируется после переохлаждения, которое может ослабить иммунитет. Неправильное питание и нарушение гигиенических норм также способствуют развитию заболевания. Малыши в возрасте до двух лет часто тянут вещи в рот, что увеличивает риск попадания инфекции в дыхательные пути.
Развитие бронхита происходит по следующему механизму:
- Возникает отек слизистой;
- Воспаляется бронхиальное дерево;
- Сужаются бронхи;
- Нарушается вентиляция воздуха;
- Формируется густая вязкая слизь.
Для избавления от избыточной слизи бронхи начинают активнее сокращаться, что приводит к кашлю. Часто у детей возникают бронхоспазмы, поэтому в такие периоды рекомендуется избегать прогулок и обеспечить ребенку постельный режим.
В большинстве случаев к 6-му дню болезни состояние ребенка восстанавливается.
Если лечение осуществляется правильно, хроническая форма заболевания может быть исключена. При грудном вскармливании рекомендуется максимально часто прикладывать малыша к груди.

Симптоматика острого бронхита у детей
Воспаление бронхов часто начинается на ранних стадиях ОРВИ, сразу после проявления ринита, заложенности носа или боли в горле. На начальном этапе интоксикация организму незначительна, а температура, как правило, не превышает 38°C. В течение времени кашель постепенно трансформируется из сухого в влажный и может продолжаться две-три недели.
Для своевременного выявления бронхита важно обращать внимание на его симптомы. К ним относятся интоксикация и поражение слизистых оболочек дыхательных путей.
Примеры признаков интоксикации включают в себя слабость, вялость, апатию, или наоборот, излишнюю активность, плохой аппетит, плач, нарушение сна и повышенную температуру. Ребенок может проявлять непослушание, испытывать озноб, а также жаловаться на головную и мышечную боль.
Среди дыхательных симптомов можно выделить ринит, покраснение и боль в горле, кашель, включая продуктивный, и хрипы.
На первых этапах кашель часто сухой и лающий, он может быть настойчивым, но количество отхаркиваемой слизи остается минимальным. Спazмы диафрагмы и брюшной стенки во время кашлевых приступов могут привести к болевым ощущениям в животе.
Как правило, к концу первой недели объем выделяемой слизи возрастает, а частота и интенсивность кашля снижаются. Однако для полного исчезновения этого симптома может потребоваться больше времени.
На второй неделе болезни цвет отхаркиваемой слизи может смениться на зеленоватый, что указывает на присутствие фибрина и воспалительные процессы, но не обязательно на развитие бактериальной инфекции. При присоединении бактериальной инфекции в мокроте может появиться гной, а при сильном кашле возможно наличие следов крови.
Как правило, острый бронхит у ребенка протекает тяжелее, чем у взрослого.
Это объясняется анатомическими особенностями дыхательных путей малышей:
- низкий уровень иммуноглобулинов в слизистых оболочках,
- склонность слизистых к отечности и образованию более густой слизи.
Кроме того, кашлевый рефлекс у маленьких детей еще не полностью развит, что затрудняет очищение бронхов от слизи.
По этой причине до четырех лет острый бронхит может легко перерасти в обструктивный, вызывая затруднения с дыханием, затяжные приступы, а в сложных случаях — одышку, ощущение незавершенности выдоха и свистящее дыхание.
Малыши до двух лет особенно подвержены бронхиолиту — воспалению мелких бронхов (бронхиол), что считается одной из самых серьезных форм бронхита, так как сужение дыхательных путей усложняет отхаркивание слизи, а вероятность обструкции возрастает.
Методы диагностики бронхита
Признаки, которые может заметить человек без медицинского образования, не позволяют уверенно говорить о наличии бронхита. Нельзя утверждать, что кашель стал признаком бронхита, если накануне это была обычная простуда.
Тем не менее, для врача диагностика бронхита не представляет сложности благодаря характерным аускультативным признакам.
Как правило, врач-педиатр лишь listens к дыханию малыша с помощью стетоскопа и делает выводы о болезни на основе анамнеза, чтобы подтвердить диагноз. В некоторых случаях могут потребоваться анализы крови или мокроты, а также рентген.

Не откладывайте визит к врачу!
Чем раньше будет установлен диагноз, тем быстрее и эффективнее пройдет лечение!
Частота дыхания у детей с бронхитом
Нормальные показатели частоты дыхания зависят от возраста ребенка и отражены в педиатрических справочниках. Приведем основные ориентиры:
- В первый год жизни — 40-60 вдохов в минуту. При воспалении бронхов эта цифра может увеличиться до 70 вдохов в минуту.
- С 1 года и старше — 40 вдохов в минуту. После достижения двенадцати месяцев частота дыхания может возрасти до 50-55 вдохов в минуту.
Изменение частоты дыхания указывает на одышку при бронхите. Такую информацию следует сообщить медикам и приступить к лечению.
Как отличить обструктивный бронхит от других болезней
Дифференциальная диагностика респираторных заболеваний осуществляется педиатром или детским пульмонологом. Обратиться за консультацией нужно после выявления симптомов затрудненного дыхания. Самостоятельное лечение может оказаться неэффективным и приводить к осложнениям.
Симптомы острого обструктивного бронхита
При этом заболевании возможно повышение температуры, появление свистов и хрипов при дыхании. У больного возникают приступообразные кашлевые уклоны, насморк и общее ухудшение состояния. Ключевым признаком служит одышка даже при минимальных физических нагрузках.
Острый обструктивный бронхит часто является следствием вирусного бронхита. Эти состояния нередко идут рука об руку и требуют различных лечебных подходов. В то время как пневмония затрагивает альвеолы в легких, при бронхите воспаляются дыхательные пути, ведущие к ним. Ложный круп или обструктивный ларингит поражает гортань.
Что такое бронхиальное дыхание у ребенка
Педиатр или пульмонолог сможет отличить бронхиальное дыхание от других патологии, проводя аускультацию (прослушивание груди с помощью стетоскопа). Врач обнаружит грубые, высокие тона с отчетливыми и длинными вдохами, необычные звуки над гортанью, трахеей и большими бронхами.
В клинической практике обструктивное дыхание у ребенка свидетельствует о дыхательных шумных эффектах, которые не звучат в нормальных зонах. У здорового человека такие шумы слышны только в области трахеи и широкопроходимых бронхов. Обструктивное дыхание является симптомом патологии и требует полной диагностики.
Осложнения при бронхите
При отсутствии лечения острый инфекционный бронхит может привести к пневмонии, воспалению легочных альвеол.
Альвеолы являются основной структурой легких, отвечающей за газообмен: впитывание кислорода в кровь и выделение углекислого газа. Воспаление альвеол нарушает их функциональность.
Заболевание может проявляться высокой температурой (выше 38°C), сильным кашлем и снижением уровня кислорода в крови. Пневмония опасна своим тяжелым течением и часто требует стационарного лечения.
В редких случаях, например при иммунодефиците или при тяжелом течении бронхита без соответствующего лечения, может развиться сепсис — заражение крови. Патогены проникают в организм и вызывают воспалительные процессы в других органах. Это состояние крайне опасно.
При хроническом бронхите, вызванном аллергией, на его фоне может развиться бронхиальная астма.

При астме возможно развитие спазмов бронхов, что может привести к удушью. В таких случаях ингаляторы помогут облегчить приступ — их необходимо всегда держать под рукой.
Астма доказано сопровождается отеканием слизистой оболочки бронхов из-за повышенной чувствительности к аллергенам, что приводит к сужению дыхательных путей. Во время астматического приступа Возникают спазмы мышц дыхательных путей, что дополнительно сокращает просвет бронхов и затрудняет дыхание, вызывая приступ удушья.
Методы диагностики
Педиатр отвечает за диагностику бронхита у детей. Сначала врач выслушает жалобы ребенка или его родителей и задаст вопросы о длительности симптомов.
После этого специалист измеряет температуру, осматривает горло и прослушивает дыхание с использованием стетоскопа, обращая внимание на хрипы и свисты.
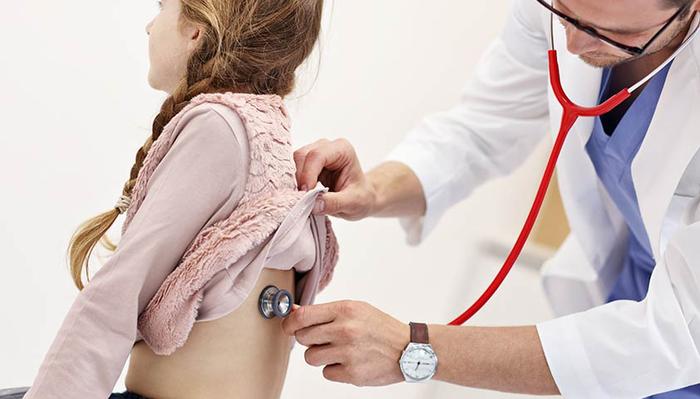
В процессе осмотра педиатр проводит аускультацию — слушает звуки в легких при вдохе и выдохе, что позволяет оценить их состояние.
В рамках лабораторных обследований врач может назначить общий анализ крови, исследование на С-реактивный белок (воспалительный маркер), мазок из ротоглотки для определения возбудителя коклюша, а также анализ мокроты.








