Красные пятна на шее у ребенка могут быть вызваны различными причинами, включая аллергические реакции, инфекции или дерматологические заболевания. Часто такие проявления связаны с контактным дерматитом, который может возникнуть из-за раздражения кожи, например, от одежды или косметических средств.
Также есть вероятность, что это могут быть симптомы различных инфекционных заболеваний, таких как стрептодермия или краснуха. В любом случае, если вы заметили подобные изменения, важно обратиться к врачу для точной диагностики и назначения адекватного лечения.
Вирусные экзантемы в педиатрической практике
Педиатры часто сталкиваются с различными кожными изменениями у своих пациентов. Около 30% обращений к врачу связано с дерматологическими проблемами. Эти проявления могут быть как чисто дерматологическими, так и сигнализировать о наличии аллергических или соматических заболеваний. В последние годы возросла частота инфекционных заболеваний, проявляющихся через дерматологические экзантемы. Синдром инфекционных экзантем становится важным инструментом диагностики, так как иногда именно он помогает вовремя установить правильный диагноз и предотвратить серьезные последствия.
Экзантемы — это яркий и важный клинический симптом, часто встречающийся при многих инфекциях, которые классифицируются как экзантематозные, такие как корь, краснуха, скарлатина, сыпной тиф и ветряная оспа.
Сыпь всегда является неотъемлемой частью клинического изображения этих заболеваний и играет ключевую роль в диагностическом процессе, формируя основу для дифференциального диагноза. Существуют Вирусные инфекции, которые могут проявляться сыпью, но это проявление бывает непостоянным и кратковременным. К ним относятся, например, энтеровирусные и аденовирусные инфекции, цитомегаловирус (ЦМВ), вирус Эпштейна-Барр (ЭБВ) и другие. В таких случаях роль экзантем в диагностике может быть менее значительной.
Зачастую экзантема возникает одновременно с энантемой. Как правило, последняя появляется за день или два до появления экзантемы. Например, если у пациента с ОРВИ наблюдаются розеолы или петехии на небе, это может указать на герпетическую инфекцию или сыпной тиф, тогда как пятна Филатова-Коплика являются абсолютно специфическими для кори. Эта информация подчеркивает важность внимательного осмотра как кожи, так и слизистых оболочек.
Классификация инфекционных экзантем единообразной не существует, но удобно делить их на генерализованные и локализованные. Генерализованные экзантемы свойственны классическим инфекциям, тогда как атипичные случаи могут проявляться сыпью не всегда (см. рис. 1, 2).
В данной статье мы сосредоточимся на генерализованных атипичных вирусных экзантемах.
Инфекционная эритема
Инфекционная эритема, известная также как эритема Чамера или пятая болезнь, представляет собой острое инфекционное заболевание, вызванное парвовирусом В19. Его характерные симптомы включают красные отечные участки на щеках («пощечные» щеки) и кружевную сыпь на туловище и конечностях (см. фото 1). Инкубационный период составляет около двух недель (от 4 до 14 дней), предвестников болезни может не быть, но в третьих случаях за два дня до сыпи может наблюдаться субфебрильная температура, проявления недомогания и даже тошнота или рвота.
Рис. 1. Классификация экзантем
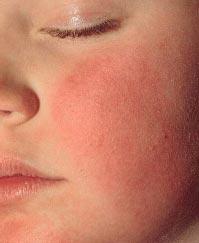
Фото 1. Симптом «пощечных щек» при инфекционной эритеме
В самой острой фазе болезни, с появлением сыпи на лице, возникают мелкие красные пятна, которые быстро сливаются в одну яркую эритему, из-за чего у пациента появляется вид, будто он получил пощечину.
На третьи — четвертые сутки сыпь на лице исчезает, и на шее, туловище и разгибательных поверхностях конечностей появляются округлые пятна розового или ярко-красного цвета. Иногда сыпь может появиться и на ладонях или подошвах. Интересным является центральное просветление, придающее сыпи кружевной вид. Обычно высыпания сопровождаются зудом, но важно помнить, что вирус после появления сыпи не определяется в носоглоточной секреции и крови, что делает пациентов заразными только до появления сыпи.
Рис. 2. Генерализованные экзантемы
Экзантема при парвовирусной инфекции обычно исчезает через 5-9 дней, но под воздействием солнечного света, горячей воды или стресса она может сохраняться значительно дольше. Обычно сыпь проходит бесследно.
После сыпи у некоторых детей могут развиваться боли в суставах, чаще всего симметричные и затрагивают коленные, голеностопные и мелкие суставы. Боль может варьироваться от легкой до такой, что затрудняет движения, суставы могут быть опухшими и горячими. Программа лечения не имеет специфической этиотропной терапии; терапия зависит от клинической картины заболевания.
Внезапная экзантема
Внезапная экзантема, также известная как розеола детская или шестая болезнь, вызывается вирусом герпеса 6 типа (иногда 7 типа) и начинается с фебрильной температуры, после которой появляется экзантема. Этот вирус был впервые выделен в 1986 году у пациентов с лимфопролиферативными заболеваниями, а в 1988 году его связь с внезапной экзантемой была доказана. Это заболевание широко распространено среди детей, большинство из которых заражаются до 3 лет и остаются с пожизненным иммунитетом. Заболевание имеет выраженную сезонность, с чаще наблюдаемыми случаями весной и осенью.
Инкубационный период составляет около 14 дней. Заболевание начинается с резкого повышения температуры, которая может продлиться от 3 до 7 дней. Присутствуют признаки интоксикации и увеличения лимфатических узлов, а Возможно покраснение глотки и барабанных перепонок. Иногда отмечается гиперемия конъюнктивы и отечность век, что придает ребенку усталый вид.
Экзантема обычно появляется после снижения температуры и начинается с туловища, постепенно распространяясь на шею и конечности, редко затрагивая лицо. Папулы и пятна размером до 5 мм имеют розовый цвет и обрамляющий белый венчик, легко бледнеют при надавливании.
Сыпь редко сливается и не вызывает зуда, а продолжается от нескольких часов до 5 дней, после чего исчезает полностью. При этом состояние ребенка, несмотря на заболевание, обычно остается стабильным, оставаясь активным и сохраняющим аппетит. В анализах крови отмечаются лейкопения, нейтропения и лимфоцитоз, возможно обнаружение атипичных мононуклеаров и тромбоцитопения. Течение болезни обычно мягкое, с тенденцией к саморазрешению.
В большинстве случаев диагностика «розеолы» не вызывает затруднений благодаря характерной клинической картине. Однако серологическая диагностика может понадобиться для подтверждения, так как у многих детей не образуется необходимого уровня IgM. У большинства людей старше двух лет есть антитела к этому вирусу, что также требует проведения серологических исследований.
На заболевание обычно не требуется специфического лечения, так как оно склонно к саморазрешению.
Инфекционный мононуклеоз
Инфекционный мононуклеоз — это острое инфекционное заболевание, вирусы группы герпеса, преимущественно вирус Эпштейна-Барр (ЭБВ), вызывают лихорадочные проявления, ангину, увеличение лимфатических узлов, печени и селезенки, появление атипичных мононуклеаров в крови.
ЭБВ широко распространен среди населения —: 80-100% людей подвержены инфекции, большинство детей заражаются к трём годам. Пик заболеваемости чаще всего наблюдается в возрасте 4-6 лет и среди подростков, имеет выраженную сезонность с весенними пиками и небольшими подъемами в октябре.
Инкубационный период составляет от двух недель до двух месяцев. Основные симптомы начинаются остро с подъема температуры до 39-40 градусов. Все проявления обычно развиваются к окончанию первой недели. Ранние симптомы включают: повышение температуры, увеличение шейных лимфатических узлов, наложение на миндалины, носовое дыхание становится затрудненным. К концу первой недели у большинства пациентов уже ощутимо увеличены печень и селезенка, а в анализах крови можно наблюдать атипичных мононуклеаров.
Кроме основных симптомов, у пациентов также могут возникать кожные и слизистые изменения, появляющиеся на этапе обострения заболевания и не связанные с применением медикаментов. Часто наблюдаются отечность лица и век, обусловленные лимфостазом в результате воспаления носоглотки и лимфатических узлов.
На слизистой оболочке ротовой полости иногда наблюдаются энантема и петехии, а в остром периоде болезни могут возникать различные кожные высыпания. Сыпь может проявляться в различных формах: точечной (напоминающей скарлатину), пятнисто-папулезной (похожей на корь), уртикарной и геморрагической. Высыпания обычно возникают на 3-14-й день после начала заболевания, могут сохраняться до 10 дней и исчезают без следов.
Ее характерной особенностью является значительно более выраженное проявление на акральных участках, где она склонна сливаться и дольше сохраняется. Экзантема не вызывает зуда и проходит без оставления следов.
Важно отметить еще одно специфическое проявление инфекционного мононуклеоза — сыпь, возникающую после начала лечения антибиотиками из группы пенициллина. Обычно такие высыпания появляются на 3-4-й день от начала курса антибиотиков, преимущественно на туловище и представляют собой пятнисто-папулезную экзантему (по типу коревой сыпи).
Некоторые элементы сыпи могут быть более яркими в центре. Они исчезают самостоятельно без шелушения и изменения пигментации. Очень важно понимать, что данная экзантема не является аллергической реакцией на лекарства: пациенты как до, так и после инфекции Эпштейна-Барра могут нормально переносить пенициллиновые антибиотики. Эта реакция пока недостаточно изучена и рассматривается как результат взаимодействия вируса с препаратом. Ключевые особенности подобной сыпи включают:
Инфекционный мононуклеоз в большинстве случаев имеет легкое течение и не приводит к осложнениям. Заболеть можно через 2-4 недели, но иногда остаточные симптомы могут сохраняться дольше.
На сегодняшний день лечение инфекционного мононуклеоза не имеет четко разработанного этиотропного подхода. В случае средне-тяжелых и тяжелых форм могут применяться средства рекомбинантного интерферона (например, виферон), индукторы интерферона (циклоферон) и иммуномодуляторы с противовирусным действием (изопринозин). В основном акцент делается на патогенетическую и симптоматическую терапию.
Энтеровирусная экзантема
Энтеровирусная инфекция охватывает ряд заболеваний, вызываемых вирусами из группы энтеровирусов, и проявляется синдромом интоксикации с разнообразными клиническими проявлениями. Выделяют два основных типа кожных поражений при энтеровирусах: энтеровирусную экзантему и болезнь «рука-нога-рот».
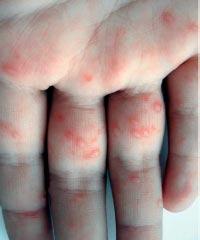
Энтеровирусная экзантема может быть вызвана несколькими штаммами вирусов, в зависимости от которых симптомы могут варьироваться. Существуют три основных типа энтеровирусных экзантем:
Кореподобная экзантема, как правило, встречается у малышей. Заболевание начинается резко, с повышения температуры, головной боли и боли в мышцах. Вскоре после этого наблюдаются гиперемия ротоглотки, инъекция склер, возможно, рвота и проявления со стороны пищеварительного тракта. На 2-3 день болезни появляется обильная экзантема на чистой коже, чаще всего на лице и теле, реже на конечностях. Сыпь может быть пятнистой, пятнисто-папулезной, размером до 3 мм. Она сохраняется от 1 до 2 дней и пропадает без следа, одновременно с уменьшением температуры.
Розеолоподобная экзантема (бостонская болезнь) также начинается остро с повышения температуры до высоких значений. Лихорадка сопровождается интоксикацией и болями в горле, хотя внешне ротоглотка может быть практически без изменений, кроме усиленного сосудистого рисунка. В непрерывных случаях температура держится 1-3 дня и резко снижается.
Как только температура нормализуется, появляется сыпь, состоящая из округлых розовато-красных пятен размером от 0,5 до 1,5 см, которая может покрывать все тело, но чаще всего встречается на лице и груди. На открытых участках тела, как конечности, сыпь может отсутствовать. Сыпь сохраняется от 1 до 5 дней и исчезает бесследно.
Генерализованная герпетиформная экзантема наблюдается при иммунодефицитах и характеризуется мелкой везикулезной сыпью, которая в отличие от герпетической инфекции не сгруппирована и не имеет мутного содержимого.
Одним из локальных проявлений энтеровирусной экзантемы является заболевание, затрагивающее кожу рук и ног, а также слизистую рта — так называемая болезнь рук, ног и рта (иногда ее называют ящуроподобный синдром или вирусная пузырчатка конечностей и полости рта). Частыми возбудителями этой болезни выступают вирусы Коксаки и энтеровирус типа 71.
Эта болезнь распространена повсеместно, чаще всего ею болеют дети до 10 лет, хотя случаи среди молодых мужчин и взрослых невозможны. Как и другие энтеровирусные инфекции, заболевание чаще встречается летом и осенью.
Инкубационный период довольно короткий — от 1 до 6 дней, а продромальный этап может быть незначительным или отсутствовать. Болезнь начинается с небольшого повышения температуры и умеренной интоксикации. Возможно возникновение болей в животе и симптомы поражения дыхательной системы.
Почти сразу на языке, внутренней поверхности щек и губ появляются болезненные красные пятна, которые быстро превращаются в пузырьки с эритематозным ободком. Эти пузырьки вскоре лопаются, образуя серые или желтые эрозии, при этом ротоглотка остается незатронутой (что отличает это заболевание от герпангины).
Вскоре после образования энантемы у 2/3 пациентов появляются аналогичные высыпания на ладонях, подошвах и боковых поверхностях кистей и стоп, реже на ягодицах, половых органах и лице. Как и в ротовой полости, высыпания начинают как красные пятна, которые превращаются в пузырьки овальной, эллиптической или треугольной формы с гиперемией по краям. Такие высыпания могут быть как одиночными, так и множественными.
Болезнь обычно протекает мягко и заканчивается самостоятельно в течение 7-10 дней без осложнений. Однако следует помнить, что вирус может выделяться до 6 недель после выздоровления.
Диагностика энтеровирусных экзантем требует комплексного подхода: необходимо учитывать клинические признаки заболевания вместе с эпидемиологической историей и лабораторно подтверждать диагноз (например, выделением вируса из биологических материалов или наращиванием титра антител).
Лечение носит преимущественно симптоматический характер. Использование рекомбинантного интерферона (виферона, реаферона), интерфероногенных препаратов (циклоферона, неовира), а также иммуноглобулинов с высоким титром антител может быть необходимо лишь при тяжелых формах энтеровирусного энцефалита.
Таким образом, проблема инфекционных заболеваний с экзантемами продолжает оставаться актуальной. Высокая распространенность таких заболеваний среди населения требует повышенного внимания со стороны врачей различных специальностей.
Розеола или трехдневная лихорадка

Так как одним из обязательных признаков розеолы являются кожные высыпания, родители часто обращаются не только к педиатру, но и к дерматологу.
Детская розеола может иметь несколько названий: внезапная экзантема, трехдневная лихорадка и псевдокраснуха. Во многих случаях это заболевание не диагностируется отдельно, и при повышении температуры пациенту ставят диагноз ОРВИ, а сыпь ошибочно связывают с аллергией на лекарства, принимаемые во время болезни.
Что такое детская розеола?
Розеола у детей — это вирусная инфекция, для которой характерен резкий подъем температуры, после которого, после ее снижения, происходит возникновение мелкой розовой сыпи, охватывающей все тело. В течение первых трех дней, до появления сыпи, диагноз остается непростым для определения, так как на фоне повышения температуры нет других характерных симптомов. Именно возникновение сыпи помогает распознать данное заболевание как розеолу.
Вероятнее всего, данная инфекция передается воздушно-капельным путем, инкубационный период составляет от 9 до 12 дней. Лабораторные исследования для подтверждения диагноза не требуются, и как правило, анализы не проводятся. Обычно болеют дети в возрасте от 6 месяцев до 3 лет, причем чаще всего эта инфекция встречается весной и осенью.
Какой вирус вызывает это заболевание?
Как правило, розеолу вызывает вирус герпеса человека 6-го и реже 7-го типов. Вирус HHV-6 широко распространен, и новорожденные дети появляются на свет с антителами от матери, которые их защищают. К 4 месяцам уровень этих антител снижается, и малыш становится более восприимчивым к инфекции. После 2 лет иммунная система начинает успешно справляться с вирусом, предотвращая развитие заболевания. Однако в возрасте от 6 до 12 месяцев дети наиболее уязвимы к этому вирусу.
Специфической профилактики розеолы не существует, но общие меры, которые могут помочь снизить риск заболевания, включают регулярное проветривание помещений, где находится ребенок, и избежание тесных контактов со взрослыми (например, не целовать малыша в губы или нос, не облизывать его соски или ложки).
После перенесенной болезни вырабатывается стойкий иммунитет, и случаи повторного заражения довольно редки, хотя иногда они все же бывают. После 4 лет практически у всех детей определяется наличие антител к данному вирусу.
Какие характерные симптомы болезни?
- Температура поднимается до 38-40°C без респираторных проявлений (не наблюдаются насморк, кашель или боль в горле) или сыпи. Повышение температуры — это реакция организма на присутствие вируса в крови. В среднем температура сохраняется в течение трех дней.
Каковы отличия между розеолой и краснухой?
При краснухе сыпь возникает одновременно с повышением температуры и в основном локализуется на конечностях. Также стоит отметить, что при этом заболевании наблюдается менее резкий подъем температуры.
Есть ли риск осложнений?
На практике, организм в большинстве случаев справляется с заболеванием без серьезных последствий. Высокая температура при внезапной экзантеме может спровоцировать фебрильные судороги, которые зачастую не представляют угрозы и проходят без последствий, не затрагивая нервную систему. Однако, если судороги возникают впервые, необходимо проконсультироваться с неврологом.
Иногда могут возникать сопутствующие симптомы, такие как воспаление в носоглотке и увеличение лимфатических узлов. В редких случаях, особенно при наличии предрасположенности, могут наблюдаться неврологические осложнения, такие как энцефалит или менингит.
Как осуществляется лечение розеолы?
Обязательно нужно, чтобы ребенка осмотрел педиатр, ведь высокая температура может сигнализировать не только о розеоле, но и о других инфекциях, требующих медицинского вмешательства, таких как отит или инфекции мочевыводящих путей.
Специфическое лечение вируса, вызывающего розеолу, отсутствует, поэтому терапия носит симптоматический характер: жаропонижающие препараты применяются при высокой температуре для облегчения состояния. Важно следить за потреблением жидкости ребенком, пока сохраняется высокая температура. Если он отказывается от пищи, не следует настаивать — аппетит сам вернется после улучшения состояния.
После появления сыпи не рекомендуется обрабатывать ее какими-либо средствами или принимать антигистаминные препараты. Пятна исчезают сами по себе, без остаточных явлений, возможно, лишь незначительное шелушение, которое также проходит без вмешательства. В течение этого времени ребенка можно купать. После водных процедур может наблюдаться усиление яркости сыпи из-за притока крови к коже, однако это временное явление и не ухудшает ситуацию.
Противовирусная терапия применяется при прогрессирующих формах заболевания, как правило, у детей с ослабленным иммунитетом. При лечении таких пациентов требуется консультация детского инфекциониста.
Позвонить Вызвать врача Записаться
Материалы на данном сайте предназначены исключительно для образовательных целей и не могут служить основой для постановки диагноза или назначения лечения. Необходимо обращаться к специалисту.
Симптоматика сыпи при мононуклеозе у детей
Локализация высыпаний
Сыпь при инфекционном мононуклеозе у детей носит распространенный характер. Чаще всего она возникает на туловище, охватывая грудную клетку и спину, а затем распространяется на конечности, включая руки и ноги. Нередко элементы невоспалительного характера можно увидеть и на лице, что создает обширное поражение кожи.
Описание сыпи
Высыпания при мононуклеозе обычно мелкие и не всегда сопровождаются зудом. Их внешний вид может напоминать проявления аллергии, что иногда приводит к ошибочным диагнозам, особенно если ребенку назначают антибиотики.
Сыпь при мононуклеозе может внешне походить на корь или крапивницу.
Что провоцирует сыпь при мононуклеозе?
Появление высыпаний связано как с самой вирусной инфекцией, так и с принятием лекарств. Особенно частыми провокаторами являются антибиотики группы пенициллинов, которые противопоказаны при мононуклеозе, так как вирус не реагирует на них, а риск появления сыпи увеличивается.
Иммунный ответ на вирус
Сыпь, возникающая при мононуклеозе, является отражением иммунного ответа организма на вирус Эпштейна-Барр. Когда вирус проникает в кровь и лимфатическую систему, активируется иммунная реакция, что может проявляться на коже в виде воспалительных реакций. Такие сыпи принято называть «вирусной экзантемой». Обычно они не имеют специфичных характеристик, представляют собой мелкие пятна или папулы и, как правило, не вызывают значительного зуда. Кожные высыпания являются визуальным проявлением активной борьбы организма с инфекцией.
Сыпь после антибиотиков при ангине
Возникновение высыпаний в этом случае часто связано с ошибками в диагностике. Когда проявления мононуклеоза (высокая температура, болевые ощущения в горле) ошибочно принимают за ангину, врачи могут назначить антибиотики пенициллинового ряда. Однако эти препараты не только не эффективны при мононуклеозе, но и вызывают обильную сыпь, что служит важным диагностическим признаком.
К каким специалистам обращаться?
Выбор медицинского специалиста зависит от причин возникновения сыпи:
- Педиатр – начальный осмотр и диагностика.
- Дерматолог – при кожных проблемах (экзема, грибковые инфекции).
- Аллерголог – в случае сыпи, вызванной аллергическими реакциями.
- Инфекционист – при подозрении на вирусные или бактериальные инфекции.
Мнение эксперта: Почему важно вовремя обратиться к врачу?
«Родители нередко пытаются лечить сыпь народными средствами или аптечными мазями. Но без точного диагноза это может быть опасно! Например, в случае менингококковой инфекции время играет ключевую роль, а сыпь при аллергии может привести к отеку Квинке. Даже «безобидная» ветрянка у детей до года иногда вызывает осложнения. При любой сыпи, особенно если есть температура, необходимо показать ребенка специалисту»
— Бевов Адам Мухамедович
Прогноз и профилактика
Прогноз по атопическому дерматиту у детей зависит от тяжести заболевания, возраста возникновения симптомов и качества лечения. Следуя рекомендациям врача и осуществляя правильный уход за кожей, симптомы обычно становятся менее выраженными и в некоторых случаях могут полностью исчезнуть к подростковому возрасту. Тем не менее у некоторых пациентов проявления болезни могут сохраняться и во взрослом возрасте.
Несмотря на возможные улучшения, у ряда детей атопический дерматит может возвращаться в периоды стрессов, в холодное время года или при изменении климата и пищевых привычек. Поэтому важно внимательно следить за состоянием кожи даже в период ремиссии.
Профилактика обострений атопического дерматита включает правильный уход и снижение негативного воздействия окружающей среды. Рекомендуется выбирать одежду из мягких натуральных тканей, поддерживать чистоту в доме и следить за уровнем влажности воздуха.
Как проявляется атопический дерматит у детей?
Атопический дерматит характеризуется сухостью кожи, покраснением и зудом, чаще всего на лице, в сгибах рук и ног, а также за ушами. Пораженные участки могут покрываться корками или шелушиться.
Как вылечить атопический дерматит у ребенка?
Лечение включает использование противовоспалительных средств, увлажнение кожи, а также антигистаминных препаратов для уменьшения зуда. Настоятельно рекомендуется избегать аллергенов и других раздражителей. В случаях тяжелого течения заболевания может обсуждаться возможность применения биологической терапии. Решение о лечении принимает врач-дерматолог.
Информацию проверил
врач-эксперт Роман Иванов, врач-дерматовенеролог, кандидат медицинских наук








