Разреженная структура костей в около суставных отделах тазобедренного сустава может указывать на различные патологические состояния, такие как остеопороз или воспалительные процессы. Эти изменения приводят к ухудшению прочности костей и повышают риск переломов, особенно в местах, подверженных нагрузкам.
Важно провести дополнительные обследования для выявления причины разреженности, а также рассмотреть возможность применения терапевтических методов, таких как медикаментозная терапия или физиотерапия, чтобы укрепить кости и предотвратить дальнейшие осложнения.
- Статья рассматривает разрежение костной структуры в около суставных отделах тазобедренного сустава (ТБС).
- Разрежение связано с различными патологическими состояниями, в том числе остеопорозом и воспалительными процессами.
- Подробно описываются методы диагностики, включая рентгенографию и МРТ.
- Обсуждаются клинические проявления и последствия для функции сустава.
- Предлагаются рекомендации по лечению и профилактике разрежения костей.
Артроз тазобедренного сустава (коксартроз)
Обменно-дистрофические недуги крупных суставов нижних конечностей и позвоночника начинают проявляться у людей все раньше. Эти заболевания развиваются незаметно, а первые проявления случаются, как правило, во второй половине жизни. Одним из таких заболеваний является коксартроз, который постепенно может привести к инвалидности. Специалисты клиники «Парамита» в Москве накопили значительный опыт в лечении данной патологии, применяя как современные, так и традиционные восточные методы, проверенные временем в китайской и тибетской медицине.
Коксартроз, или артроз тазобедренного сустава, представляет собой хроническое, медленно прогрессирующее дегенеративно-дистрофическое заболевание, которое характеризуется разрушением хрящевой и костной ткани сустава, образованием деформирующих остеофитов и вовлечением околосуставных тканей в патологический процесс. Со временем это может привести к полной утрате функциональности ноги и инвалидности. В основном от данного недуга страдают женщины.
Ранее считалось, что такая болезнь характерна только для пожилых, но исследования показали, что у многих людей она может развиваться уже после 20 лет, а порой даже в детстве. В течение длительного времени заболевание может протекать бессимптомно, проявляясь лишь после 40–50 лет. По распространенности коксартроз занимает второе место после артроза коленного сустава, но по длительности периодов нетрудоспособности значительно опережает его, так как протекает с большими сложностями. Коксартроз может развиваться как в одном суставе, так и в обоих сразу.
В некоторых случаях заболевание выявляют на поздних стадиях, но это не является приговором: для любой стадии разработаны методы консервативного и хирургического лечения. Код коксартроза по 10 МКБ (Международной классификации болезней 10-го пересмотра) – М16.
Причины и особенности развития артроза тазобедренного сустава
Артроз тазобедренного сустава (ТБС) представляет собой группу заболеваний, обладающих различным происхождением, но сходных по механизму развития, особенностям изменений в тканях сустава и симптоматике. Заболевание бывает первичным (причины которого до конца не выяснены) и вторичным.
Причины вторичного коксартроза включают:
- Экзогенные факторы – такие как тяжелая физическая работа и занятия спортом, сопряженные с увеличенной нагрузкой на ноги и микротравмами. К этой категории также относятся последствия серьезных травм, таких как переломы и вывихи.
- Внутренние факторы – это разнообразные общие заболевания, одним из проявлений которых является коксартроз. К таким заболеваниям относят хронические инфекционно-воспалительные и аутоиммунные недуги (ревматоидный, реактивный и псориатический артриты), а также обменные заболевания, такие как подагра. Со временем воспалительные процессы в суставах могут переходить в дегенеративно-дистрофические (артрозо-артриты, остеоартрозы).
- Врожденные аномалии – дисплазии (нарушение формирования сустава) и остеохондропатии (недостаточное кровоснабжение сустава, ведущее к некрозу кости) также могут привести к коксартрозу. Например, асептический некроз головки бедренной кости (болезнь Пертеса) – корни этих заболеваний пока не выяснены.
- Генетическая предрасположенность – наследственные особенности строения ТБС и патологии соединительной ткани.
- Возрастные физиологические изменения, включая гормональные сдвиги, такие как уменьшение уровня женских половых гормонов (вследствие чего женщины страдают чаще, чем мужчины), увеличение массы тела, а также недостаток физической активности.
| Первичная диагностика | |
|---|---|
| Первичный прием в клинике | Бесплатно |
| Онлайн-консультация по телефону | 3500 руб. |
| Онлайн-консультация по Skype | 3500 руб. |
Под воздействием перечисленных факторов (часто сразу нескольких) в суставной полости постепенно происходят изменения на клеточном уровне: изменяется обмен веществ в клетках хрящевой ткани, процессы разрушения в них начинают преобладать над процессами синтеза. Уменьшается объем суставной жидкости, питающей хрящевую ткань. Суставная щель суживается.

Это приводит к медленному истончению, а затем и трещинам в гиалиновом хряще сустава, а также росту соединительной ткани в подхрящевой зоне кости. Края суставных поверхностей начинают разрастаться (ответная реакция организма), образуя наросты (остеофиты) и вызывая деформацию ноги.
В суставной полости происходят дегенеративно-дистрофические изменения, которые иногда сопровождаются асептическим (без инфекции) воспалением. В итоге суставные поверхности могут частично срастаться за счет разрастания соединительной ткани, что препятствует сгибанию, разгибанию и повороту ноги. Окружающие мышцы остаются в постоянном напряжении, чтобы защитить сустав от дальнейших повреждений, что, в свою очередь, усиливает болезненные ощущения и ведет к их атрофии.
Ограничение подвижности и боль заставляют пациента занимать вынужденную позу при передвижении, что приводит к смещению таза и изменению оси движения в ноге. Это, в свою очередь, может спровоцировать изменения в колене и голеностопном суставе, а также развитие плоскостопия.
В группе риска лица:
- работающие в условиях, связанных с поднятием тяжестей – грузчики, профессиональные тяжелоатлеты;
- имеющие хронические инфекционно-воспалительные недуги суставов или родственников с аналогичными патологиями;
- страдающие заболеваниями спины – остеохондрозом, сколиозом и другими;
- с избыточным весом и ведущие малоподвижный образ жизни;
- в возрасте 50 лет и старше.
Структура костей в около суставных отделах тазобедренного сустава действительно может быть разреженной и это является важным аспектом, который следует учитывать при диагностике различных заболеваний опорно-двигательного аппарата. Разрежение костной ткани часто свидетельствует о наличии остеопороза или других дистрофических процессов, связанных с нарушением обмена веществ в костях. Это состояние может привести к повышенному риску переломов и другим осложнениям, что крайне важно для качества жизни пациентов.
Среди причин разрежения костной структуры следует упомянуть как возрастные изменения, так и различные заболевания, такие как артриты или остеоартрозы. Эти патологии могут вызывать изменения в механической нагрузке на суставы, что в свою очередь влияет на состояние околосуставной кости. Уменьшение плотности костной ткани связано с нарушением процессов костеобразования и повышенной резорбцией, что необходимо учитывать при выборе методов лечения и реабилитации.
Важно помнить, что разрежение костей в около суставных отделах требует всестороннего подхода к диагностике и лечению. Включение методов визуализации, таких как рентгенология и МРТ, позволит более точно оценить степень изменения костной структуры. Таким образом, своевременное выявление данного состояния и применение адекватной терапии поможет предотвратить серьезные осложнения и улучшить прогноз для пациентов с заболеваниями тазобедренного сустава.
Симптомы наличия костных разрастаний на суставных поверхностях
Остеофитоз коленного сустава не является заболеванием, а представляет собой характерный рентгенологический признак артроза. На начальных этапах остеофиты выглядят как небольшие шипы длиной 1-2 мм. В процессе прогрессирования заболевания они увеличиваются и меняются в форме, вызывая сужение суставной щели и увеличение объема головки и впадины коленного сустава.
Изменение количества и размеров костных наростов является типичным маркером прогрессирования болезни. А отсутствие развития рентгенологических симптомов остеофитов коленного сустава указывает на успешность лечения. При наличии костных разрастаний пациенты жалуются на трудности со сгибанием и разгибанием колена, болезненность во время движений. В запущенных случаях боль не отступает и в состоянии покоя, наблюдается отечность, суставная деформация. Если остеофиты сдавливают нервные структуры или глубоко вдаются (застревают) в мышцах, течение заболевания усугубляется.
Стадии остеофитоза
В зависимости от клинической и рентгенологической картины выделяют 4 стадии изменения костной ткани:
- I – сомнительная (нормальная ширина полосы просветления между суставными костями, отсутствие патологических очагов окостенения);
- II – минимальные изменения (единичные экзостозы, незначительное сужение суставной щели);
- III – умеренные проявления (множественные остеофиты, среднее сокращение расстояния между компонентами сустава);
- IV – выраженные изменения (отсутствие рентгенологической щели, массивные костные наросты).
Структура костей в около суставных отделов тсб разрежена

Однако чаще всего в эту группу нарушений развития опорно-двигательного аппарата включают различные варианты врожденных и статических деформаций, выделяя отдельно аномалии развития стоп или их дефекты.
Деформации стопы иногда представляют собой аномалии развития, такие как врожденная косолапость и прочие виды деформаций голени и стопы, а также могут быть следствием паралитических повреждений, повышенных статических нагрузок, травм и воспалительных процессов.
Работа основана на анализе 56 рентгенограмм больных с различной этиологией деформаций стоп: врожденной, статической,посттравматической, паралитической, как проявления некоторых наследственных заболеваний.
В научной литературе достаточно подробно рассматривается рентгенографическая картина взаимосвязей костей стопы при различных деформациях, но практически отсутствуют данные о структурных особенностях костей при разных типах деформаций.
1. Рентгенологическая характеристика костей стопы при врожденной косолапости.
Под исследование попали пяточная и таранная кости, клиновидные кости, а также кубовидная и ладьевидная, плюсневые кости и фаланги пальцев.
В зависимости от степени тяжести врожденной косолапости (I, II, III,) изменяется положение пяточной кости: от небольшого опущения и приведения переднего отдела до деформации в пределах 40º. В соответствии с этим меняется и выраженность структурных изменений в пяточной кости. При косолапости первой степени отмечается умеренный остеопороз особенно заднего отдела кости, не сформированы костные трабекулы, образующие аркады и, которые в
1.1. Пяточная кость.
При II-III степени косолапости изменения структуры пяточной кости более заметны: остеопороз, особенно в области пяточного бугра,структура пяточной кости в зависимости от опущения переднего отдела и нагружаемости стопы может быть представлена утолщенными костными трабекулами с расположенными между ними участками разрежения.
В задне-нижней части практически не наблюдается изменений. В передней области трабекулы выражены лучше, однако их рисунок не совпадает с нормой и формирует как крупные, так и мелкие петлистые структуры.
При I степени косолапости форма и расположение таранной кости изменяются незначительно. Угол голеностопного сустава не превышает 110º, а угол между осями таранной и пяточной костями не меньше 20º. Умеренный остеопороз
1.2. Таранная кость.
При тяжелой (II-III) форме косолапости, когда угол голеностопного сустава равен 130º и более, а оси таранной и пяточной костей располагаются почти параллельно, блок таранной кости (его выпуклая часть) несколько сглажен.
Выраженность изменения в проксимальной части головки несколько увеличена. В целом, таранная кость сохраняет мелкопетлистую структуру, но трабекулы в головке кости, ориентированные по оси, имеют большую толщину.
Структура клиновидных и кубовидной кости в зависимости от степени косолапости может характеризоваться наличием участков остеопороза, хаотично расположенных трабекул.
Области разрежения чередуются с некоторыми утолщенными костными трабекулами, которые не формируют мелко губчатый узор.
Плюсневые кости в этих случаях имеют значительно (до 2,5мм) утолщенный кортикальный слой в средней трети диафиза (в норме у детей- 1,0-1,5мм), IV-V кости деформированы (рис. 2).
При косолапости III степени и в особо тяжелых ее вариантах, когда плюсневые кости расположены под углом 90° к оси пяточной и таранной костей, кости предплюсны могут иметь неопределенные контуры, их структура изменяется от мелкоячеистой с утолщенными костными трабекулами, расположенными вдоль линии, которая начинается в центре таранной кости и тянется к сесамовидной кости в головке I плюсневой, до крупноячеистой, с участками разрежения и остеопороза, утолщенными, хаотично расположенными костными трабекулами.
Характерные взаимоотношения костей заднего, среднего и переднего отдела стопы при данной патологии достаточно хорошо описаны в классической литературе (пронация и выпуклость среднего отдела стопы в подошвенную сторону, вальгусные отклонения заднего отдела,отведение переднего, эквинусное положение пяточной кости). Плоско-вальгусная деформация характеризуется значительным изменением структуры костей заднего и среднего отдела, а так же оснований плюсневых костей. При врожденной плоско-вальгусной стопе наиболее выраженные изменения характерны для среднего
2. Плоско-вальгусные деформации стоп.
утолщена, и ориентирована по оси нагрузки на средней отдел стопы. Пяточная кость не имеет характерного губчатого строения с аркадами в области пяточного бугра и переднего отдела тела. Преобладает крупно-петлистый характер
Состояние деформации клиновидных, ладьевидной и кубовидной костей сопровождается умеренным остеопорозом, крупнопетлистым рисунком костных трабекул с участками разрежения. Часть трабекул
Основания плюсневых костей (особенно IV,V) деформированы, остеопорозны, структура их разрежена, представлена мелко петлистым расположением костных трабекул .
формирует измененный узор, часть из них утолщена и расположена беспорядочно.
Типичные нарушения взаимоотношений между костями стопы при эквино-половарусной деформации (увеличение продольного свода,супинация пяточной кости, исчезновение поперечного свода, эквинус, молоткообразные пальцы) сопровождаются характерными изменениями структуры этих костей. При небольшой выраженности указанной деформации (угол продольного свода равен 110-115º) отмечается равномерное снижение интенсивности костного
3. Эквино-половарусная деформация стоп.
(аркады) отсутствуют как в пяточной, так и в таранной костях.
Итак, изменения в рентгеновских изображениях структуры костей стопы при ее деформациях зависят от характера и степени заболевания: наиболее заметные изменения наблюдаются в тех областях стопы, которые подвергаются максимальным и минимальным нагрузкам. Уровень остеопороза и изменение костного рисунка зависят от интенсивности деформации и функциональных возможностей стопы.
Лечебная физкультура при остеоартрозе тазобедренного сустава
Гимнастика при остеоартрозе тазобедренного сустава направлена на укрепление мышц, повышение гибкости и амплитуды движений. Занятия ведутся по индивидуальной программе, которая отвечает специфике заболевания, образа жизни, а также личных особенностей пациента. Из комплекса исключаются слишком интенсивные движения, которые усиливают нагрузку на суставную поверхность, основная выборка включает упражнения в положении лежа и сидя.
Рекомендуется комбинировать различные уровни физической активности, делать перерывы между занятиями и чередовать работу с упражнениями для разминки 3-4 раза в день по 10-15 минут.
Упражнения при остеоартрозе тазобедренного сустава:
- Лежа на спине, согните ноги в коленях, приблизив пятки к ягодицам так близко, как возможно. При этом стопы должны полностью касаться пола. Разводите колени в стороны и возвращайте их в исходное положение, постепенно увеличивая расстояние между ними.
- Находясь в положении лежа на спине, вытяните руки вдоль тела и поднимите ноги так, чтобы они стали перпендикулярны поверхности пола. Выполняйте перекрестные движения, напоминающие “ножницы”. Если у вас низкий уровень физической подготовки, начните с поочередных подъемов каждой ноги.
- Лежа на спине, поднимите одну прямую ногу максимально высоко, затем опустите её и повторите упражнение с другой ногой.
- Выполните упражнение “велосипед”.
- Встаньте, опираясь руками на стол, и поставьте одну ногу на невысокую поверхность. Движения другой ноги должны быть маховыми, постепенно увеличивая их амплитуду.
Важно помнить, что лечение остеоартроза тазобедренного сустава на стадии 2 и выше представляет собой длительный процесс, который требует постоянного соблюдения мер, направленных на поддержание ремиссии. Симптоматическая терапия должна сочетаться с основным лечением, эффект которого может появиться только через 2-3 месяца после начала, но будет длительным и устойчивым. При этом жизнь без болей и ограничений станет реальностью даже в глубокой старости!
Патологическая анатомия и патологическая физиология
В красном миелоидном костном мозге возникает специфический процесс, при котором формируются эпителиоидные бугорки. Эти бугорки, объединяясь, образуют продуктивные конгломератные образования, подверженные творожистому некрозу. Диффузное разрастание туберкулезной гранулемы приводит к рассасыванию костной ткани, которое сопровождается образованием секвестров, натечных абсцессов и свищей [Грацианский В. П., Хохлов Д. К., 1966 и др.].
При туберкулезе позвоночника первичные оститы возникают в толще губчатой ткани тел позвонков, значительно реже наблюдается поражение дужек и отростков позвонков. Развитие туберкулезного спондилита начинается с момента выхода первичного туберкулезного очага за пределы тела позвонка на соседние мягкие ткани.
Распространение специфического процесса на здоровые позвонки происходит двумя способами: внутридисковым и внедисковым. При внутридисковом процессе воспаление приводит к дистрофическим изменениям в межпозвонковом диске, затем происходит его частичное или полное разрушение с вовлечением позвонка.
Между пораженными позвонками образуется контактная деструкция. При внедисковом пути развития первичный остит разрушает кортикальный слой вертикальных поверхностей тел позвонков с образованием превертебральных, паравертебральных или эпидуральных натечных абсцессов.
Переход туберкулезного процесса на соседние позвонки происходит через контактное инфицирование их туберкулезной грануляционной тканью. Разрушение тел позвонков и межпозвонковых дисков приводит к деформации позвоночника, чаще всего кифотической. Степень этой деформации зависит от объема разрушения.
Развитие туберкулезного процесса сопровождается образованием натечных абсцессов, которые имеют типичную локализацию. Распространение туберкулезного процесса на задние отделы тел позвонков приводит к развитию спинномозговых расстройств, которые наблюдаются преимущественно при туберкулезе грудного отдела позвоночника.
Разрушение кожного покрова за счет грануляционной ткани приводит к образованию наружных свищевых отверстий. При туберкулезных артритах распространение специфического воспалительного процесса из первичного очага в сустав часто происходит благодаря прорастанию грануляционной ткани в синовиальную оболочку. В редких случаях, особенно при субхондральных оститах, туберкулезный артрит может возникнуть из разрушения суставного хряща и проникновения в сустав туберкулезной грануляционной ткани. В дальнейшем туберкулезный процесс распространяется со синовиальной оболочки на суставные концы костей, вызывая их очаговое разрушение. Эти изменения приводят к нарушению анатомических соотношений в суставе и потере его функции.
в преартритической фазе в теле позвонка определяется очаг деструкции с нечеткими контурами, содержащий секвестр. Однако указанные изменения в этот период болезни выявляют не у всех больных. В начальном периоде спондилитической фазы очаг деструкции выражен отчетливо, наблюдаются снижение высоты межпозвонкового диска и контактная деструкция в соседних позвонках.
У некоторых пациентов на уровне пораженных позвонков могут наблюдаться тени натечных абсцессов. У детей усиление деструктивных процессов сопровождается прогрессирующим остеопорозом, тогда как у взрослых плотность и структура костной ткани могут оставаться практически неизменными. В наиболее активные фазы заболевания можно заметить разрушение тел 2—3 позвонков с деструкцией межпозвонкового диска.
Контуры позвонков нечеткие, смазанные, выявляется нерезко выраженная деформация позвоночника, преимущественно кифотическая. У большинства больных обнаруживают тени натечных абсцессов, которые в грудном отделе позвоночника определяются по наличию уплотнения пре- и пара вертебральных мягких тканей, имеющих веретенообразную, треугольную или шаровидную форму. Чаще эти изменения симметричные. В поясничном отделе позвоночника о наличии натечного абсцесса свидетельствует изменение контуров подвздошно-поясничной мышцы, их расширение или исчезновение с одной стороны. В постспондилитической фазе контуры пораженных позвонков четкие, склерозированные; определяются частичное заполнение дефектов в позвонках новообразованными костными трабекулами, деформация позвоночника, костно-хрящевые разрастания, дистрофические и склеротические изменения в костной ткани.
Динамика рентгенологических изменений при туберкулезе суставов
- наличие деструктивных очагов в толще кости, его губчатом веществе, содержащих секвестр, на фоне нормальной или остеопоротической костной ткани;
- уменьшение высоты межпозвонкового диска, кратковременное расширение суставной щели в начале болезни, сменяющееся стойким сужением;
- утолщение пре- и параартикулярных мягких тканей;
- расширение теней капсулы сустава;
- наличие ограниченных плотных теней в мягких тканях конечности;
- контактная деструкция в телах 2—3 позвонков с разрушением межпозвонкового диска;
- очаговая деструкция в суставных концах костей с разрушением покровного суставного хряща;
- изменение формы позвоночника и суставов; атрофия костной ткани.
Отклонения от стандартного течения туберкулеза костей и суставов в большей степени наблюдаются у детей, а также у пожилых пациентов.
У детей младшего возраста заболевание протекает особенно тяжело. Оно проявляется клиническими и рентгенологическими симптомами, схожими с таковыми при гематогенном остеомиелите или идентичными им: острое начало, высокая температура тела, септическое состояние, значительные изменения в периферической крови.
Во время рентгенологического обследования выявляют обширные костные полости, окруженные зонами склероза костной ткани.
Разрушительный процесс у таких больных быстро прогрессирует, у некоторых из них образуется несколько костных очагов. У них рано выявляются натечные абсцессы и выраженные деформации в пораженных отделах скелета [Ролье З. Ю. и др., 1975; Коваленко К. Н., 1987, и др.]. Такое течение костно-суставного туберкулеза наблюдается у 20—25% больных младшего возраста [Коваленко К. Н. 1987].
У большинства пациентов пожилого возраста клиническая картина болезни в целом совпадает с типичной, однако у них наблюдается относительно быстрое распространение туберкулезного процесса в течение первых 3—6 месяцев болезни. При этом скорость оседания может достигать 60—65 мм/ч [Пикулева Ю. В., 1983].
Трудности рентгенологической диагностики связаны с наличием у этих больных возрастных инволютивных изменений опорно-двигательного аппарата, на фоне которых костно-суставной туберкулез проявляется отдельными признаками, нехарактерными для него.
Атипичная рентгенологическая картина чаще встречается при туберкулезном спондилите. У таких пациентов характер рентгенологических проявлений болезни зависит от возрастных изменений в позвоночнике: гиперпластических или остеопоротических.
При гиперпластических процессах туберкулезные очаги выявляются на фоне деформирующего спондилоза, остеохондроза и спондилоартроза, на всех этапах развития туберкулеза выраженный локальный остеопороз тел позвонков отсутствует.
У другой группы больных туберкулезный процесс развивается на фоне старческого остеопороза, с выраженными признаками диссоциации в позвоночнике: тела многих позвонков деформированы и напоминают рыбьи позвонки, характерные для гормональных спондилопатий, высота межпозвонковых дисков увеличена.
На указанном исходном фоне тела пораженных туберкулезом позвонков представляются уплотненными. Высота межпозвонкового диска длительное время не уменьшается. В туберкулезный процесс вовлекаются, как обычно, 2—3 позвонка, однако наблюдается их обширная деструкция с образованием множественных крупных секвестров. У этих больных часто встречаются осложнения туберкулезного спондилита [Советова Н. А., Мальченко О. В., 1985].
Костно-суставной туберкулез любой локализации может протекать атипично при эндогенном или экзогенном инфицировании костных очагов кокковой инфекцией.
В этих случаях в клинической и рентгенологической картинах преобладают признаки острого воспаления: внезапное начало, повышение температуры тела до 39 °С, острое нарастание симптомов неспецифического спондилита или артрита.
В анализах крови фиксируется увеличение скорости оседания эритроцитов и лейкоцитоз. К концу первого месяца болезни могут образоваться абсцессы, что сопровождается ухудшением общего состояния пациента и ростом болевых ощущений.
Рентгенологически на фоне склероза костной ткани выявляют очаг деструкции, а также эндостальную и периостальную реакции.
Указанные формы туберкулеза костей и суставов встречаются у 10—14% всех пациентов [Станиславлева Е. Н. и др., 1973; Шатилова Ю. С., 1973; Ролье З. Ю. и др., 1975; Будилина Ю. Д., 1979].
Клинические и рентгенологические проявления костно-суставного туберкулеза зависят также от вида возбудителя заболевания. При заражении микобактериями бычьего вида, а также L-формой микобактерий в костях и суставах нередко образуется несколько туберкулезных очагов.
Клиническая картинахарактеризуется затяжным течением с ярко выраженными симптомами туберкулезной интоксикации и множеством осложнений, таких как натечные абсцессы, деформации, свищи и др. У этих пациентов, в отличие от пораженных микобактериями туберкулеза человека, чаще наблюдаются специфические изменения в других органах.
Рентгенологическая картина при указанных формах туберкулеза отличается от типичной преобладанием признаков неспецифического воспаления: отсутствием остеопороза и наличием выраженного остеосклероза в зоне поражения, а также костных разрастаний в виде шипов [Ченских Е. П., Маженова С. А., 1987].
При диагностике атипичных форм костно-суставного туберкулеза специалисты противотуберкулезных учреждений прибегают к различным общефтизиатрическим методам исследования, позволяющим подтвердить или исключить туберкулез. Кроме этого, исследуются внутренние органы пациента для выявления туберкулезных очагов, осуществляется туберкулиновая проба Манту с разными дозами туберкулина и применяются другие методы для определения реакции на туберкулин.
Прямые доказательства этиологической принадлежности заболевания получают при бактериологическом, цитологическом и гистологическом исследованиях пунктатов костных очагов и мягкотканных образований, а также патологически измененных тканей, удаленных во время операций. Используют и другие описанные выше методы диагностических исследований.
Дифференциальная диагностика костно-суставного туберкулеза включает следующие заболевания опорно-двигательного аппарата:
- воспалительные процессы — остеомиелиты, инфекционные артриты, анкилозирующий спондилит (болезнь Бехтерева), сифилис, актиномикоз и др.;
- невоспалительные состояния — врожденные аномалии, доброкачественные опухоли (остеоидостеома, эозинофильная гранулема, гемангиома, остеобластома, хондрома и др.);
- фиброзные дистрофии (кисты и пр.);
- остеохондропатии (болезни Кальве, Кенига, Шлаттера, Легга—Кальве—Пертеса, частичный асептический некроз головки бедренной кости и др.);
- дистрофические заболевания (деформирующий артроз, гемофилический артрит, хондроматоз и др.);
- последствия травм;
- злокачественные опухоли (остеосаркома, симпатогониома и др.).
Симптомы
Среди пациентов, которые интересуются, можно ли вылечить артроз суставов конечностей, чаще всего встречаются парикмахеры, продавцы, водители автомобилей и программисты. Эти люди проводят много времени стоя на ногах или сидя за компьютером или рулем авто. Большую нагрузку на суставы также испытывают танцоры, грузчики, строители, спортсмены.
Одним из первых признаков артроза являются болевые ощущения и хруст в суставе при попытках его движения. Очень часто боли могут иррадиировать в смежные области. Пациенты нередко замечают обострение болевого синдрома при изменении погодных условий. В области сустава может возникнуть отечность. На поздних стадиях наблюдается заметная деформация костных структур.

Причины
Существует несколько факторов, вызывающих развитие артроза. Они могут быть связаны с местным патологическим процессом или системным заболеванием. Наиболее распространенные причины артроза:
- проблемы с кровообращением;
- диабет и другие эндокринные расстройства;
- варикозное расширение вен;
- гипертония;
- атеросклероз;
- травмы, вывихи и переломы;
- пожилой возраст;
- воспалительные процессы в суставе;
- недостаток минералов в организме;
- псориаз;
- нарушения осанки;
- артрит и синовит;
- избыточная масса тела;
- предшествующие операции на суставах;
- частые случаи переохлаждения.
Блокада тазобедренного сустава
Лечебная блокадотерапия тазобедренного сустава представляет собой инновационный и эффективный метод устранения болей. Заболевания суставов, независимо от их стадии, всегда сопровождаются болезненными ощущениями. С увеличением прогрессии заболевания интенсивность боли возрастает, и при отсутствии своевременного вмешательства такое состояние может привести к потере работоспособности пациента. Специалисты Клиники боли ставят своей задачей предотвращение ухудшения здоровья, поддержку пациента в освобождении от острого болевого синдрома или обострения хронических состояний.
Артроз, артрит могут возникать в любом возрасте под влиянием одного или нескольких факторов. Причины воспаления суставов (тазобедренного, коленного):
- естественные процессы старения, приводящие к изменениям в костных и хрящевых тканях (замедление обменных процессов ухудшает питание суставов и снижает уровень синовиальной жидкости);
- травмы, полученные во время спорта или повседневной жизни;
- отсутствие физической активности (в результате чего нарушается кровоснабжение, замедляется метаболизм, ослабляются мышцы);
- чрезмерные физические нагрузки;
- избыточный вес;
- гормональные нарушения;
- деформации стопы и позвоночника;
- аутоиммунные заболевания;
- метаболические расстройства;
- врожденные аномалии в области бедра и дисплазия.
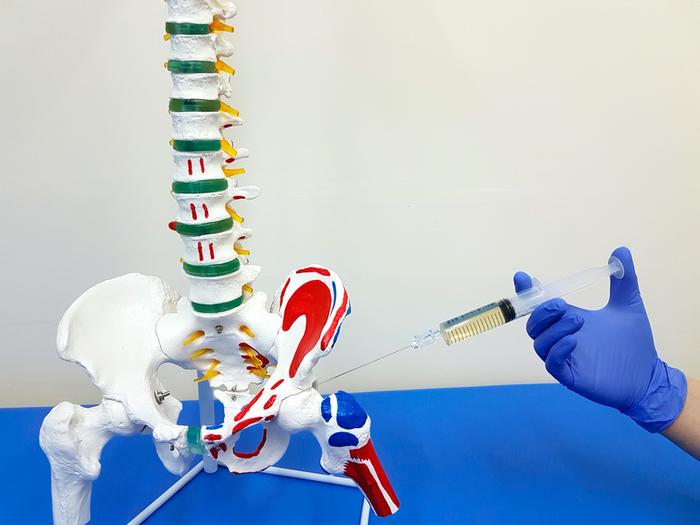
Лечение может проводиться анальгетиками, спазмолитиками, противовоспалительными препаратами. Лекарство вводится в чистом виде и в комбинации с другими медикаментами. Часто для более длительного обезболивающего действия анальгетик назначают в комбинации с витаминами группы В, НПВП.
Прием сосудистых препаратов улучшает кровоснабжение суставов и ускоряет процесс восстановления хрящей. Введение витаминов группы B способствует улучшению питания нервных волокон, активизации обмена веществ и нормализации сокращательных функций мышц.
Лечение острых состояний суставных патологий начинается с проведения инъекционного курса медикаментов. При положительной динамике пациента переводят на прием таблетированных препаратов. Одновременно добавляют физиопроцедуры, массаж, мази для местной терапии.
Когда таблетки и инъекции не дают желаемого эффекта, прибегают к блокадам. Лекарственные средства вводятся прямо в зону боли, быстро и эффективно устраняя болевой рефлекс.
Опыт других людей
Мария, 32 года, медицинская сестра: «Когда я увидела в рентгеновском снимке структурные изменения костей в области суставов, мне стало страшно. Я работаю в травматологии, и мне известны последствия разреженной костной структуры. Это может привести к серьезным проблемам с суставами, вплоть до инвалидности. Я стараюсь следить за своим здоровьем и рекомендую пациентам достаточно двигаться и правильно питаться.»
Алексей, 45 лет, инженер: «Недавно я столкнулся с проблемами суставов, и врач объяснил, что у меня разрежение в около суставных костях. Я ужасно испугался, ведь это может привести к артриту. Теперь я веду активный образ жизни, занимаюсь спортом и стараюсь избегать лишнего веса. Я понимаю, как важно заботиться о своих костях.»
Екатерина, 28 лет, студентка: «В университете мы изучали заболевания суставов, и тема разреженной костной структуры была одной из самых интересных. Мне интересно, как неправильное питание и малоподвижный образ жизни могут серьезно повредить нашим суставам. Я начала более внимательно относиться к своему рациону и даже записалась на занятия фитнесом, чтобы предотвратить проблемы в будущем.»
Вопросы по теме
Какое значение имеет разреженность структуры костей в около суставных отделах для диагностики заболеваний?
Разреженность структуры костей в около суставных отделах может служить важным индикатором различных заболеваний, таких как остеопороз, артрит или остеохондроз. При рентгенограммах или других визуализирующих исследованиях выявленная разреженность может указывать на снижение плотности кости, что связано с нарушением метаболизма костной ткани. Это может помочь врачам своевременно диагностировать болезни и назначить правильное лечение, чтобы предотвратить дальнейшие осложнения.
Какие факторы могут влиять на разреженность костной структуры около суставов?
На разреженность структуры костей в около суставных отделах могут влиять множество факторов, включая возраст, пол, уровень физической активности, питание, а также наличие хронических заболеваний. Например, с возрастом происходит естественное уменьшение плотности костей, особенно у женщин в постменопаузе. Кроме того, недостаток витаминов и минеральных веществ, таких как кальций и витамин D, также может привести к ослаблению костной структуры. Физическая активность играет ключевую роль, так как нагруженные кости имеют тенденцию оставаться более плотными.
Можно ли предотвратить разреженность костной структуры вокруг суставов и как?
Предотвратить разреженность костной структуры вполне возможно при соблюдении ряда рекомендаций. Важно следить за сбалансированным питанием, обогащенным кальцием и витамином D, чтобы поддерживать здоровье костей. Регулярные физические упражнения, особенно те, которые включают силовые тренировки и нагрузки на кости, также помогут сохранить их плотность. Кроме того, важно избегать курения и избыточного употребления алкоголя, так как эти факторы могут негативно влиять на костный метаболизм. Регулярные медицинские осмотры и мониторинг состояния костей могут помочь выявить проблемы на ранних стадиях.