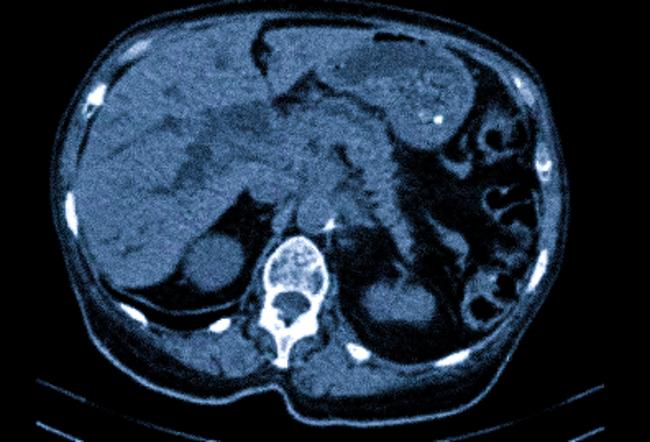
Инфильтрация в области хвоста поджелудочной железы, выявленная при УЗИ брюшной полости, может свидетельствовать о различных патологиях, включая воспалительные процессы, опухоли или метастатические поражения. Важно учитывать клиническую симптоматику и проводить дальнейшую диагностику для уточнения природы изменения.
Учитывая возможность серьезных заболеваний, таких как панкреатит или рак поджелудочной железы, рекомендуется комплексное обследование, включая компьютерную томографию или магнитно-резонансную томографию. Это позволит оценить степень повреждения органов и определить тактику дальнейшего лечения.
- УЗИ брюшной полости помогает в диагностике изменений в области хвоста поджелудочной железы.
- Инфильтрация может указывать на воспалительные процессы, опухоли или другие патологии.
- Основные признаки инфильтрации: изменение эхогенности, утолщение стенок тканей и наличие образований.
- Важно проводить дифференциальную диагностику для исключения злокачественных новообразований.
- Сопутствующие клинические симптомы могут включать боль в области живота и нарушения пищеварения.
- Ранняя диагностика и своевременное лечение повышают шансы на благоприятный исход.
Ультразвуковое исследование патологии поджелудочной железы
Поджелудочная железа, хотя и движется вместе с дыхательной активностью, по своему расположению напоминает другие органы, находящиеся в забрюшинном пространстве, но при этом относительно неподвижна по сравнению с кишечником, который находится выше. Это делает поджелудочную железу уязвимой для тупых травм брюшной полости, что может произойти при давлении на нее, направленном к позвоночнику.
Согласно результатам ультразвукового исследования, от 3 до 12 процентов случаев травм живота связаны с повреждением поджелудочной железы, что может происходить в результате удара, например, от ремня безопасности или рулевого колеса. При этом до 20% случаев с летальным исходом связано с травмами поджелудочной железы, так как часто они сопровождаются повреждениями других органов, например, двенадцатиперстной кишки.
Травма двенадцатиперстной кишки может вызвать интрамуральные гематомы, препятствующие проходимости кишечника, и возможно развитие отсроченной перфорации. Повреждение поджелудочной железы, в свою очередь, может привести как к ушибу, так и к разрыву.
На УЗИ разрыв может быть полным или неполным, но оба часто вызывают панкреатит и скопления жидкости или образование псевдокисты. Псевдокисты обычно образуются спереди, но могут быть смежными с любой частью железы и иногда могут быть довольно отдаленными. Рваные раны поджелудочной железы диагностируются с потерей связи с окружающими структурами, но это состояние может быть скрыто воспалением. Хотя ультразвуковое исследование поджелудочной железы превосходно показывает скопления жидкости, эти пациенты часто неподвижны и имеют газообразное растяжение, что делает КТ более подходящим диагностическим инструментом. Кроме того, компьютерная томография предпочтительнее для осмотра забрюшинного пространства.
Глист Ascaris lumbricoides способен проникать в проток поджелудочной железы и провоцировать острый панкреатит. На УЗИ появление этого глиста в протоке можно диагностировать с помощью специального знака, представляющего собой четыре линии. Визуально проявляются четыре яркие эхогенные полосы: две внешние — это стенки протока, а две внутренние — это тело аскариды. Этот диагноз имеет значение для эндемичных районов и для пациентов, вернувшихся из таких регионов, особенно если в соответствующих клинических условиях на УЗИ заметна трубчатая структура в области протока поджелудочной железы.

Дифференциальная диагностика эхогенной поджелудочной железы на УЗИ
Панкреатит у детей
У почти половины детей с диагнозом панкреатит наблюдается повышенная эхогенность поджелудочной железы (степень 2), по сравнению с печенью. В то же время аналогичное количество детей с панкреатитом показывает эхогенность 1 степени; иногда сначала фиксируется понижение, которое затем сменяется повышением отражательной способности.
Острый панкреатит у взрослых
Пациенты с острым панкреатитом обычно имеют гипоэхогенную железу из-за наличия интерстициального отека. Однако поджелудочная железа может проявлять повышенную отражательную способность у пациентов с тяжелым воспалением из-за кровоизлияния или некротизирующего панкреатита вследствие высокой отражательной способности от крови, остатков тканей и омыления жира в поджелудочной железе.
Наследственный панкреатит
Наследственный тип панкреатита передается по аутосомно-доминантному типу. Признаки болезни могут проявиться уже в первом десятилетии жизни, и пациентам обычно свойственны выраженные эндокринные и экзокринные недостатки. Внешний вид на изображениях не отличается от проявлений других форм хронического панкреатита. По данным УЗИ, существует повышенный риск аденокарциномы поджелудочной железы.
Неалкогольный тропический панкреатит
Это заболевание идиопатического характера обычно выявляется в возрасте 10-20 лет. Пациенты часто сталкиваются с диабетом и обширными кальцификатами в области поджелудочной железы.
Синдром Швахмана-Даймонда
Это редкое заболевание, к основным признакам которого относятся недостаточность поджелудочной железы, циклическая депрессия костного мозга, метафизарный дизостоз и низкий рост. Связанные результаты включают зубные аномалии, задержку полового созревания, почечную дисфункцию, нарушения дыхательных функций и гепатомегалию. Поджелудочная железа является эхогенной из-за жировой инфильтрации.
Синдром Йохансона-Близзарда
Данный синдром встречается крайне редко. Ключевые симптомы включают недостаточность поджелудочной железы, гипоплазию носовых крыльев, глухоту, аномалии зубов, дефекты кожи на голове, задержку психомоторного развития, низкий рост, гипотиреоз и пороки развития прямой кишки. Также описаны различные сердечные аномалии. При ультразвуковом исследовании поджелудочная железа выглядит эхогенной из-за жировой инфильтрации.
Жировая инфильтрация поджелудочной железы
Жировая инфильтрация поджелудочной железы по какой-либо причине, независимо от того, связана ли она с габитусом тела или нарушением обмена веществ, вызывает эхогенный эффект.
Липоматозная псевдогипертрофия поджелудочной железы
Это редкое заболевание, причина которого не установлена, проявляется массивной заменой тканей поджелудочной железы на жировую ткань. Оно может возникать в любом возрасте и связано с различными состояниями, включая ожирение, сахарный диабет, хронический панкреатит, алкогольную болезнь печени, фиброзно-кистозное заболевание поджелудочной железы, болезнь Кушинга, стеройдную терапию, недоедание, гемохроматоз и пожилой возраст. Поджелудочная железа увеличена и имеет неоднородную яркую эхоструктуру.
Идиопатический фиброзирующий панкреатит
Идиопатический фиброзирующий панкреатит — это редкое и неясное заболевание, вызывающее фиброзные изменения в поджелудочной железе. При этом наблюдается лишь небольшое повышение уровня ферментов поджелудочной железы в крови и моче, а также не фиксируется некроз или аутодегестация. УЗИ показывает диффузное увеличение объема поджелудочной железы, с эхогенностью от нормальной до высокой. Фиброзные изменения могут сжимать общий желчный проток, что вызывает обструкцию и расширение желчных путей.
Кистозный фиброз
Муковисцидоз является относительно распространенным состоянием, которое возникает при аутосомно-рецессивной передаче. Ген муковисцидоза находится на длинном плече хромосомы. Существует дефект в слизистых выделениях, затрагивающих легкие, поджелудочную железу и гепатобилиарную систему, что приводит к образованию вязких выделений.
При этом заболевании наблюдается значительное повышение эхогенности поджелудочной железы, чаще всего у детей. Блокировка протоков, приводящая к атрофии и прогрессирующему фиброзу, фиксируется у 85-90% пациентов с ярко выраженной патологией. В области хвоста поджелудочной железы могут образовываться небольшие кисты, и, по мере атрофии тканей, сокращается переднезадний размер железы. Протоки могут расширяться, а протоковые камни могут быть выявлены, однако эти изменения фиксируются гораздо реже, чем общее увеличение эхогенности поджелудочной железы, которое наблюдается почти у всех с середины детства. Порой дети с тяжелыми легочными заболеваниями имеют незначительные расстройства пищеварения, в то время как пациенты с тяжелыми расстройствами пищеварения могут демонстрировать незначительные легочные проблемы.
УЗИ часто применяется для оценки морфологических изменений в поджелудочной железе, однако эхографические параметры плохо коррелируют с эндокринной и экзокринной функциями. Исследование поджелудочной железы на УЗИ обычно выполняется в сочетании с оценкой печени, желчного пузыря, общего желчного протока, портальной венозной системы, а также селезенки, что делает его более информативным при диагностике заболеваний печени и портальной гипертензии.
Кальцификация поджелудочной железы проявляется в виде множественных мелких ярко эхогенных очагов с дистальными затенениями. Основные причины кальцификации:
- Хронический панкреатит — может быть вызван алкоголем (чаще всего), желчными камнями, наследственными формами, идиопатическим панкреатитом и хроническими псевдокистами;
- Кровотечения — старые гематомы, травмы или разрыв аневризмы;
- Абсцессы;
- Инфаркты;
- Гиперпаратиреоз — 20% случаев имеют кальцификацию поджелудочной, 50% относятся к хроническому панкреатиту, также может наблюдаться нефрокальциноз;
- Муковисцидоз — наблюдается мелкозернистая кальцификация;
- Гемохроматоз;
- Квашиоркор;
- Неоплазий — аденокарцинома (2%), микроцистная аденома (кальцификация «солнечных лучей»), макроцистная цистаденома, кавернозная лимфангиома, гемангиома;
- Метастазы рака толстой кишки.
Плотность поджелудочной железы на КТ

Панкреонекроз тела и хвоста (стрелка)
В норме денситометрические свойства поджелудочной железы составляют +30-+50 HU, а после контрастирования плотность достигает +60-+80 HU. Эти параметры могут варьироваться в зависимости от различных заболеваний. Для точной диагностики важно оценить все параметры, среди которых:
- анатомическое расположение поджелудочной железы;
- форма;
- контуры;
- размер;
- структура;
- ширина Вирсунгова протока;
- взаимосвязь с соседними органами;
- сохранение подвижности железы;
- состояние региональных лимфатических узлов и крупных сосудов;
- наличие инфильтрации жировой клетчатки вокруг поджелудочной и выраженность этих изменений;
- обнаружение свободной жидкости в верхней части брюшной полости в количестве, превышающем норму.
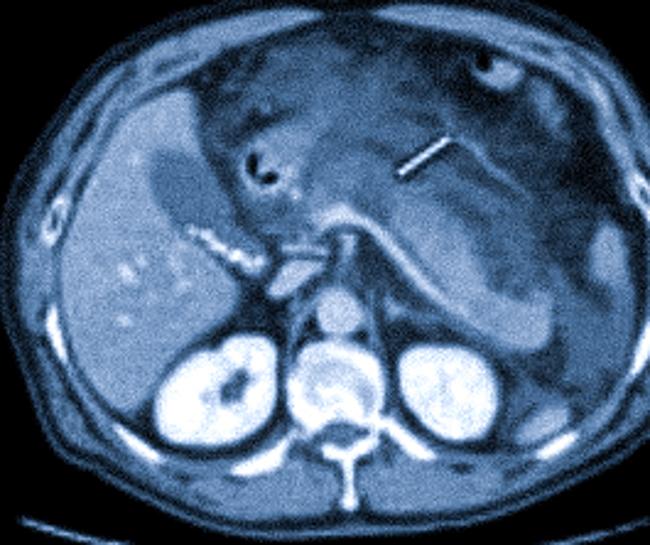
На КТ видно гиподенсное образование в теле поджелудочной железы, что указывает на наличие острого воспалительного процесса (стрелка).
При остром панкреатите МСКТ позволяет врачу определить вероятность некротизации паренхимы и прогноз. Первичное исследование демонстрирует гиподенсные (с пониженной плотностью) зоны, которые могут быть локализованы в одном или нескольких отделах поджелудочной железы.
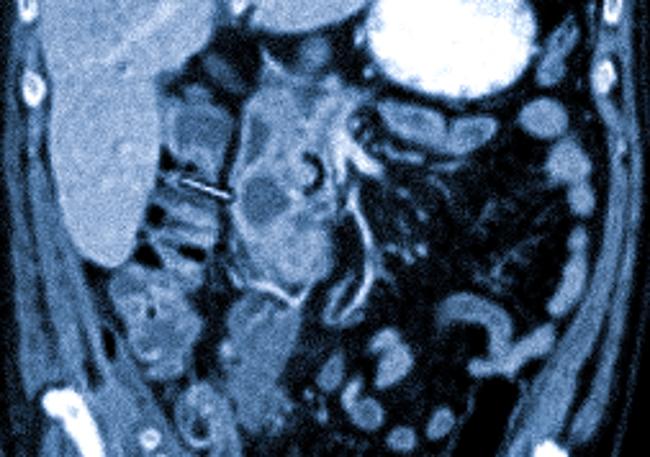
Через полгода на томограммах наблюдается хронизация воспалительного процесса, появление псевдокисты в головке органа (стрелка) и кальцинат.
При компьютерной томографии в динамике гиподенсные участки не меняются на фоне лечения, наблюдается инфильтрация жировой клетчатки, формирование псевдокист, отложение кальция и расширение главного панкреатического протока, что указывает на прогрессирование заболевания.
Злокачественное новообразование — аденокарцинома
Рак поджелудочной железы в 85% случаев зарождается в головке органа. До достижения размеров 4 см клинические проявления опухоли отсутствуют, по этой причине ранние стадии чаще всего выявляются случайно. Томограммы демонстрируют наличие узлов с неоднородной структурой, вызванной участками некроза плотностью +6-+18 HU. Опухоль может находиться внутри паренхимы или вырастать за пределы органа. Небольшие опухоли в большинстве случаев однородны. К характерным признакам запущенного ракового процесса относят:
- расширение Вирсунгова протока;
- лимфаденопатия;
- механическую желтуху;
- вовлечение сосудов в процесс;
- инфильтрацию окружающей клетчатки;
- метастатические поражения печени, легких и т.п.
Даже опытные радиологи могут столкнуться с трудностями при дифференциации патологических процессов, и окончательная верификация заболевания зачастую возможно только после морфологической оценки.
При оценке УЗИ брюшной полости, инфильтрация в области хвоста поджелудочной железы является показателем, требующим внимательного анализа. Это может указывать на воспалительный процесс, связанный с панкреатитом или даже опухолевыми образованиями. Изменения в эхогенности тканей, заметные на изображениях, могут сигнализировать о скоплении жидкости или воспалительных клетках, что крайне важно для дальнейшей диагностики.
Одним из основных моментов является то, что инфильтрация может быть связана не только с заболеваниями самой поджелудочной железы, но и с патологиями окружающих органов. Важно внимательно изучать и оценивать состояние соседних структур, таких как желудок, 12-перстная кишка и селезенка, чтобы избежать пропуска других возможных причин инфильтрации. Дифференциальная диагностика становится ключевой в таких случаях, поскольку опухолевые процессы требуют другого подхода к лечению.
Также стоит обратить внимание на клиническую картину пациента. Наличие боли, изменения в показателях лабораторных исследований и общее состояние должны учитываться в совокупности с ультразвуковыми данными. В конечном итоге, совместный анализ симптоматики и ультразвуковых находок позволит выработать более точную диагностику и стратегию лечения, что является необходимым для качественной медицинской помощи пациентам с подобной патологией.
Размеры поджелудочной железы на КТ
Размеры поджелудочной железы варьируются в пределах нормы и зависят от факторов, таких как пол, возраст и особенности индивидуального строения. Обычно поперечное сечение головки органа составляет от 25 до 30 мм, тела – около 20 мм, а хвоста – примерно 15 мм. Эти параметры измеряются перпендикулярно к оси органа в ходе исследования. В здоровом состоянии контуры поджелудочной четкие, а неровности могут быть связаны с дольчатой структурой, что считается нормальным.
Размеры изменяются на протяжении жизни человека. Увеличение органа не являются специфическим признаком для какого-либо одного заболевания, данная картина на КТ может быть при:
- острой или хронической форме панкреатита;
- сахарном диабете;
- постоянном злоупотреблении алкоголем;
- муковисцидозе;
- употреблении некоторых медикаментов;
- травматических повреждениях;
- холелитиазе;
- заболеваниях печени.
При обнаружении увеличенной поджелудочной на КТ, медицинский работник ищет участки с измененной структурой (локальные утолщения), которые помогут установить точный диагноз. В сложных случаях целесообразно обратиться за «вторым мнением», чтобы получить подтверждение расшифровки снимков от двух независимых экспертов.
12-перстная кишка охватывает головку поджелудочной железы, частично прикрывая ее спереди. Кроме того, головка взаимодействует с толстой кишкой, печенью, нижней полой веной, аортой и различными сосудами.
правой почки, холедохом, воротной веной, иногда с желчным пузырем.
Передняя поверхность тела органа находит свое направление к задней стенке желудка (между этими органами есть сальниковая сумка – bursa omentalis), тогда как задняя сторона прилегает к брюшной аорте, чревному нервному сплетению и левой почечной вене.
УЗИ-признаки
Образование опухоли на УЗИ поджелудочной железы выглядит как образование с правильными или неправильными формами и неровными, нечеткими границами. Эти новообразования имеют пониженную эхогенность, с возможными участками увеличенной эхоструктуры. Структура опухоли может быть как однородной, так и неоднородной в зависимости от её эхоплотности.
Вероятность обнаружения опухолей поджелудочной железы зависит от места их расположения и размеров. Опухоли головки и тела зачастую диагностируются на ранних этапах из-за их доступности для исследования, тогда как обнаружение новообразований в хвосте затруднено из-за их анатомического положения и ограниченного доступа при УЗИ. Увидеть опухоль размером 3 см в головке легче, чем опухоль 5 см в хвосте.
Одной из сложностей является различение опухоли от псевдотуморозного панкреатита, поэтому необходимо провести тщательное исследование панкреатического протока. При псевдотуморозном панкреатите, а также при других формах панкреатита, панкреатический проток расширен и имеет неравномерный диаметр на всей его протяженности. В случае рака проток расширен только ниже образования.
УЗИ позволяет оценить целесообразность хирургического вмешательства на опухолях. Специалист по ультразвуковому исследованию определяет, как опухоль расположена относительно крупных сосудов, таких как нижняя полая вена, воротная вена, аорта и верхняя брыжеечная артерия. В случае тесного контакта опухоли с одним или несколькими сосудами, особенно на значительной протяженности, удалить такую опухоль становится крайне сложно или невозможно.
Если есть подозрения на злокачественные изменения в поджелудочной железе, во время УЗИ исследуют наличие метастазов в печени и лимфатических узлах. Метастазы имеют округлую форму и пониженную эхоплотность. Отсутствие эхонегативной окантовки вокруг метастаза является наиболее надежным признаком. Метастатическое поражение лимфоузлов выглядет как гипоэхогенные округлые образования с четкими границами, находящиеся вблизи аорты или самой поджелудочной железы.
УЗИ не всегда информативно для определенного типа опухолей поджелудочной железы, таких как гормонально-активные опухоли (инсулиномы). Они обычно не достигают больших размеров и располагаются в теле или хвосте железы, что затрудняет их визуализацию. Пациенты с таким видом рака обычно уже прошли операцию, и в их брюшной полости имеется активный спаечный процесс, что усложняет диагностику. Картина, которую врач видит на УЗИ, не является уникальной для этого типа опухоли, поэтому для постановки диагноза необходимо учитывать клинические данные и результаты других исследований.
Каким образом УЗИ помогает в диагностике онкопатологии поджелудочной железы?
УЗИ (ультразвуковое исследование) является одним из ключевых методов для диагностики онкологических заболеваний поджелудочной железы. Оно позволяет визуализировать орган, а также определить наличие или размер опухоли, её форму и внутреннюю структуру, а также оценить состояние окружающих тканей.
Какие признаки онкопатологии поджелудочной железы могут быть обнаружены при УЗИ?
В процессе УЗИ можно выявить различные признаки онкологических заболеваний поджелудочной железы, такие как увеличение размеров органа, наличие опухолей, изменений в структуре тканей, нарушения контуров органа, а также наличие камней в желчном пузыре или сужения желчных протоков и метастазов в ближайших лимфатических узлах или других органах.
Какие дополнительные методы диагностики могут быть использованы при подозрении на онкопатологию поджелудочной железы?
При подозрении на онкопатологию поджелудочной железы, помимо УЗИ, могут быть использованы и другие методы диагностики, такие как компьютерная томография (КТ), магнитно-резонансная томография (МРТ), пункционная биопсия, лабораторные анализы крови и маркеры опухоли. Эти методы позволяют более точно определить наличие опухоли, ее стадию, распространение и возможность удаления хирургическим путем.
Расшифровка результатов
После завершения исследовательского процесса врач анализирует все данные и формирует заключение, в котором подробно расшифровывает результаты УЗИ поджелудочной железы. Наличие заболеваний или подозрений на них определяется по совокупности нескольких показателей.
Если размеры железы имеют лишь небольшие отклонения от нормы, это не является основанием для постановки диагноза. Расшифровка результатов УЗИ поджелудочной железы производится доктором сразу после обследования, в течение 10-15 минут.
Поджелудочная железа: размеры норма у взрослых
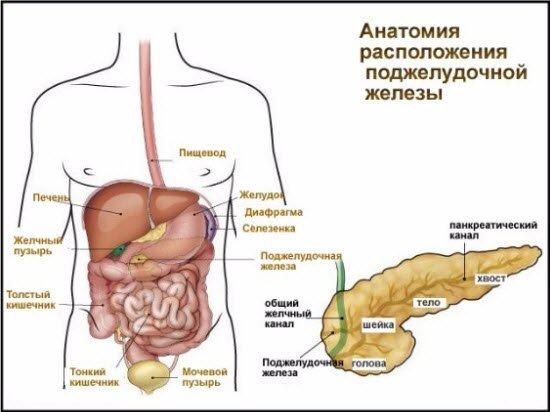
Поджелудочная железа располагается с левой стороны брюшной полости и проходит параллельно ребрам, находясь в непосредственной близости к печени и селезенке. Основной функцией железы является выработка инсулина, который необходим для обеспечения клеток организма энергией. Нарушение работы органа может привести к диабету, панкреатиту и панкреонекрозу.
Железа разделена на три отдела: головка, тело и хвост. Какой размер поджелудочной железы у здорового человека и какая норма?
Обычно размеры поджелудочной железы у взрослого варьируются от 16 до 23 см, при этом длина хвоста не превышает 35 мм и ширина достигает 5 см. Самая толстая часть органа — хвост, а размеры головки поджелудочной, как правило, составляют около 32 мм.
У здорового человека этот орган не прощупывается. Увеличение размеров поджелудочной железы свыше 25 см по телу и свыше 35 мм по хвосту указывает на наличие патологии. Размеры поджелудочной железы у женщин и мужчин в норме одинаковы. Отек и увеличение органа могут свидетельствовать о панкреатите или раковых заболеваниях, тогда как уменьшение его размеров сигнализирует об атрофии.
У детей к десятилетнему возрасту размеры поджелудочной железы, в норме составляют 15 см. Размеры поджелудочной достигают максимальных значений к 16 годам.
Основным и крупнейшим протоком поджелудочной железы является проток Вирсунга, который принимает жидкости от других мелких протоков. Если данный проток расширяется, это может говорить о патологиях поджелудочной, чаще всего таких как панкреатит.
Проток Вирсунга начинает свое течение в хвосте и заканчивается в головке органа; его длина составляет около 20 см, а ширина в средней части равна 4 мм. Он соединяется с желчным каналом перед тем, как попасть в двенадцатиперстную кишку.
Через вирсунгов проток происходит доставка пищеварительного сока, который вырабатывается железой в другие органы. Снижение выработки сока свидетельствует о воспалительном процессе железы.
Чтобы получить отчетливые размеры поджелудочной железы, воспалительные процессы и другие патологии исследование можно провести с помощью УЗИ или компьютерной томографии брюшной полости. Перед обследованием рекомендуется принять слабительные и любой адсорбент для того, чтобы исключить влияние на результаты. Употребление бобовых также стоит избегать. УЗИ всегда проводится натощак. Размеры поджелудочной могут изменяться на протяжении жизни.
Все нюансы УЗИ
В процессе проведения УЗИ всегда определяется размер поджелудочной железы, наличие болезненных изменений, степень жировой инфильтрации. Более детальное обследование органа рекомендуется, если у пациента присутствуют следующие симптомы:
- боль в верхней части живота, с левой его стороны;
- ощущение тяжести в области желудка после приема пищи;
- нарушение стула, проявляющееся как чередование запоров и диареи;
- желтушность кожи и слизистых оболочек;
- диагностированный сахарный диабет.
Все вышеперечисленные симптомы являются достаточным основанием для более детального исследования всех органов, вовлеченных в пищеварительный процесс.
Для постановки правильного диагноза к УЗИ необходима предварительная подготовка. Железа находится вблизи желудка и кишечника, в них содержится воздух. Важным моментом является устранение воздуха из этих органов, чтобы получить неискаженную картину во время обследования. Наименьшая концентрация воздуха наблюдается у человека в утренние часы.
Для уменьшения газообразования рекомендуется выпить Эспумизан накануне обследования. За день до исследования желательно придерживаться легкой диеты.
Именно поэтому УЗИ обычно производится утром, натощак. Последний прием пищи следует осуществить за 12 часов до исследования. В этот день проводят УЗИ печени. Избегать следует напитков с газами, так как это может привести к увеличению газообразования в кишечнике. Если проводить УЗИ без предварительной подготовки, точность диагностики может снизиться на 40 процентов.
Принцип работы УЗИ аналогичен эхолокатору. Звук, отражаясь от органов брюшной полости, дает четкие очертания предмета исследования. Пациент, как правило, лежит на спине, иногда по просьбе врача поворачивается набок. Для получения более точного изображения необходимо сделать вдох, и задержать дыхание. Врач подскажет, когда это необходимо.
Для получения изображений на поперечном и продольном сечении, пациент располагается на правом боку. Для лучшей визуализации хвоста пациента поворачивают на левый бок.
Современные методы исследования, такие как УЗИ, позволяют определить размер поджелудочной железы и её нормальные показатели у взрослых. В ходе УЗИ поджелудочной железы:
- не наблюдаются дополнительные образования;
- нормальные размеры органа составляют около 16-24 см, ширина тела — 21-25 мм, размер хвоста у мужчин и женщин составляет приблизительно 30-35 мм, а ширина головки достигает 35 мм;
- контуры органа четкие и ровные;
- однородная эхогенность;
- ширина вирсунгова протока варьирует от 1,5 до 2 мм;
- образования отсутствуют.
Отличные размеры от нормы поджелудочной железы по узи у взрослых, при исследовании не столь важны. Намного значимей совокупность ряда показателей.
Увеличение вирсунгова протока может свидетельствовать о наличии хронического воспалительного процесса. Если поджелудочная железа превышает нормальные размеры и имеет неровные границы, это может быть признаком начальной стадии онкологического заболевания.
Стандартные размеры поджелудочной железы с ясными и ровными контурами указывают на удовлетворительное состояние данного органа.
Диагностика
Реактивный этап болезни проявляется примерно на второй неделе после начала заболевания железы. В этот период формируется парапанкреатический инфильтрат. Лабораторные анализы могут показать признаки системного воспалительного процесса: наблюдается увеличение уровня лейкоцитов, смещение лейкоформулы влево, а также повышение скорости оседания эритроцитов (СОЭ).
В клинической картине будут отмечаться боли в верхней части живота и резорбтивная лихорадка. Биохимия крови показывает повышение уровня фибриногена и С-реактивного белка.
При ультразвуковом исследовании органа к признакам инфильтрата относятся:
- продолжающееся увеличение размеров поджелудочной железы;
- нечеткие границы органа;
- наличие свободной жидкости в парапанкреатической клетчатке.
Каждый день следует отслеживать изменения в клинической картине и результатах лабораторных анализов на фоне терапевтического процесса для оценки динамики состояния пациента. При возможности рекомендуется проводить компьютерную томографию для более точной оценки работы органа и состояния здоровья больного.
При затруднении постановки диагноза проводится лапароскопия. При необходимости в ходе операции можно сразу устранить причину заболевания.
Лечение инфильтрата
Если у пациента имеются гнойные осложнения, необходимо хирургическое вмешательство. Во время операции осуществляется санация инфекционного очага и его дренирование. Основной метод санации гнойно-некротических участков – некрсеквестрэктомия.
Чаще всего во время ее выполнения используют малоинвазивные методы: пункцию под контролем УЗИ, лапароскопической техники. Для выполнения таких процедур требуется высокая квалификация хирурга. В дополнение к этому, для помощи в рассасывании инфильтрата поджелудочной железы применяются противовоспалительные препараты, а в тяжелых случаях – кортикостероиды.
Послеоперационный период лечения инфильтрата при панкреатите включает в себя:
- питание через зонд для полноценного обеспечения организма необходимыми веществами;
- системная антибиотикотерапия;
- профилактика осложнений, вызванных антибиотиками (противогрибковые препараты, лактобактерии);
- иммунотерапия (после сдачи иммунограммы);
- гормональная терапия глюкокортикостероидами при тяжелом течении болезни;
- при сепсисе применяется комбинация иммуноглобулинов с гормонами.
Опыт других людей
Александр, 45 лет: «У меня возникли боли в животе, и врач порекомендовал сделать УЗИ. Когда мне сказали, что у меня инфильтрация в области хвоста поджелудочной железы, я был сильно напуган. Врачи объяснили, что это может быть связано с воспалением или даже опухолью. После УЗИ я прошел дополнительные исследования, которые подтвердили, что это воспалительный процесс. Лечение оказалось достаточно длительным, и я очень переживал за свое здоровье.»
Мария, 32 года: «У меня тоже были проблемы с пищеварением, и на УЗИ обнаружили инфильтрацию в области хвоста поджелудочной железы. Я не знала, что это такое, и была в шоке. Врач сказал, что это может возникнуть по разным причинам, включая хронический панкреатит. Я начала вести здоровый образ жизни, соблюдать диету и следовать рекомендациям врача. Сейчас чувствую себя лучше, но всегда буду осторожна с питанием.»
Игорь, 50 лет: «После нескольких дней постоянных болей в животе я решился на УЗИ. Результаты показали инфильтрацию в области хвоста поджелудочной железы, и я понимал, что это серьезно. Узнав о возможных причинах, я начал очень заботиться о своем здоровье, изменил рацион питания. Хочу сказать, что поддержка медиков и близких очень помогла мне в этот трудный период.»
Вопросы по теме
Каковы возможные причины инфильтрации в области хвоста поджелудочной железы?
Инфильтрация в области хвоста поджелудочной железы может быть связана с несколькими факторами. В первую очередь, это может быть следствием воспалительных заболеваний, таких как панкреатит, который приводит к отечности и изменению структуры тканей. Также возможно развитие опухолей, как доброкачественных, так и злокачественных. У пациентов с сахарным диабетом может наблюдаться изменение тканей в связи с нарушениями обмена веществ, что также способствует образованию инфильтратов. Наконец, травмы и операции на брюшной полости могут привести к изменению состояния тканей в данной области.
Какие симптомы могут указывать на наличие инфильтрации в области хвоста поджелудочной железы?
Симптомы инфильтрации в области хвоста поджелудочной железы могут варьироваться в зависимости от причины и степени тяжести состояния. Одним из самых распространенных симптомов является боль в верхней части живота, которая может иррадиировать в спину. Также пациенты могут ощущать тошноту, рвоту и проблемы с пищеварением. В некоторых случаях может наблюдаться потеря аппетита и значительная потеря веса. Следует отметить, что симптомы могут быть как острыми, так и хроническими, и иногда могут проявляться без выраженного болевого синдрома.
Насколько важна диагностика инфильтрации в области хвоста поджелудочной железы для выбора тактики лечения?
Диагностика инфильтрации в области хвоста поджелудочной железы имеет ключевое значение для выбора правильной тактики лечения. Правильное установление диагноза позволяет врачу определить природу инфильтрата: воспалительная ли это реакция, опухолевый процесс или же следствие травмы. В зависимости от этого подбирается соответствующее лечение, которое может включать консервативные методы — такие как медикаментозная терапия, или хирургическое вмешательство для удаления опухоли или дренирования абсцесса. Применение ультразвукового исследования и других методов визуализации помогает точно оценить состояние органов и тканей, что увеличивает шансы на успешное выздоровление пациента.