Субплевральные очаги в легких протяженностью 40 мм могут указывать на различные патологические процессы, включая воспаление, инфекцию или опухолевые изменения. Лечение зависит от характера данных очагов, поэтому важно провести комплексное обследование, включая компьютерную томографию и возможные биопсии для определения этиологии.
В зависимости от диагностики могут быть назначены антибиотики, противовирусные препараты, иммунотерапия или хирургическое вмешательство. Окончательный план терапии должен разрабатываться лечащим врачом на основе индивидуальных характеристик пациента и результатов проведенных исследований.
- Определение субплевральных очагов в легких и их возможные причины.
- Рекомендации по диагностике: рентгенография, КТ и биопсия легких.
- Оценка риска и потенциальные сопутствующие заболевания.
- Лечебные методы: хирургическое вмешательство, медикаментозная терапия.
- Мониторинг и последующее наблюдение за состоянием пациента.
- Прогноз и сопутствующие факторы, влияющие на исход лечения.
Субплевральные очаги в легких, особенно протяженностью 40 мм, требуют внимательного подхода к диагностике и лечению. Прежде всего, необходимо провести полное обследование, включая компьютерную томографию, бронхоскопию и, при необходимости, биопсию. Такие исследования помогут установить природу образования: это может быть как доброкачественное образование, так и злокачественная опухоль. Четкая характеристика структуры и метаболической активности очага позволяет выбрать правильную стратегию дальнейших действий.
Если по результатам обследования будет диагностирован злокачественный процесс, то лечение может включать хирургическое вмешательство, химиотерапию и радиотерапию в зависимости от стадии заболевания и общего состояния пациента. Хирургическое удаление субплеврального очага может быть рекомендовано, если образование доступно для резекции и пациент не имеет серьезных осложнений со стороны других органов. В случае, если очаг имеет доброкачественное происхождение, достаточным может оказаться наблюдение и регулярный контроль по рекомендациям онколога или пульмонолога.
Кроме того, в процессе лечения важно учитывать индивидуальные особенности пациента, такие как возраст, наличие сопутствующих заболеваний и общее состояние здоровья. Мультидисциплинарный подход, включающий взаимодействие хирургов, онкологов и пульмонологов, позволит выработать наиболее эффективный план лечения и повысить шансы на положительный исход. Лечение субплевральных очагов должно быть персонализированным, с акцентом на лучшие практики и современные методы, исследуемые в научных клиниках и медицинских центрах.
Лечение фиброза легких
Для начала следует устранить основной фактор повреждения органов. Это может быть инфекционный агент или иммунопатологическое состояние. В зависимости от результатов обследования пациенту назначают антибиотики, противовоспалительные средства или другие медикаменты. Дыхательная гимнастика, физиотерапия и умеренная лечебная физкультура также обладают высокой эффективностью. При незначительном фиброзе на фоне COVID-19 лечение может не потребоваться.
Процедуры и операции
В большинстве ситуации для устранения причин рубцовых изменений достаточно медикаментозной терапии, хирургическое вмешательство в этом случае не потребуется. В рамках физиотерапевтического лечения могут быть назначены следующие процедуры:
- ультразвуковая терапия
- УВЧ-терапия
- оксигенотерапия
Физические методы терапии хорошо дополняют лечебную физкультуру и дыхательную гимнастику. Важно изменить образ жизни, избавиться от вредных привычек, больше двигаться и заниматься спортом.
Последствия и осложнения
Соединительнотканевые компоненты не участвуют в процессе газообмена, поэтому при выраженном фиброзе пациенты испытывают недостаток кислорода в крови и одышку. При дальнейшей прогрессии заболевания прогноз зачастую неблагоприятный. Рубцы создают благоприятные условия для размножения патогенных микроорганизмов, таких как стафилококки и пневмококки. У таких пациентов высок риск развития тяжелых форм пневмонии.
Фиброз при коронавирусе
Степень фиброзных изменений у больных COVID-19 определяется тяжестью пневмонии. Фиброз, возникающий при коронавирусной инфекции на КТ:
- меньше 5%: отсутствие выраженных маркеров воспаления
- до 25%: легкая степень воспалительного процесса в легких
- до 50%: умеренная пневмония
- до 75%: выраженное воспаление легочной ткани
- более 75%: тяжелое течение болезни
Больные с такими осложнениями, как правило, полностью восстанавливаются и возвращаются к привычной жизни. Длительные последствия обычно отмечаются среди госпитализированных пациентов, находившихся на искусственной вентиляции легких.
КТ-диагностика фиброза легких
Золотым стандартом в диагностике легочного фиброза является компьютерная томография с высоким разрешением. Метод КТ позволяет точно определить степень поражения легких и локализацию рубцовой ткани. Это исследование является одним из самых чувствительных неинвазивных методов для выявления легочного фиброза. Исследования, проведенные еще в 1990 году, показали, что фиброз легких был выявлен с помощью КТ с высоким разрешением в 91% случаев, в то время как рентгенографические исследования обнаружили его только в 39% случаев.
На КТ при наличии стойкого фиброза проявляется узор «сотового легкого» — это состояние наблюдается на снимках как ряд одинаковых кист, заполненных воздухом, в пораженных участках легких. На ранних стадиях легочного фиброза такая картина отсутствует, поэтому требовался поиск ранних признаков на КТ, которые позволили бы выявить заболевание на его начальной стадии.
Одним из таких признаков была выявлена картина «матового стекла» — участки легочной ткани с незначительным уплотнением. Также специфические признаки легочного фиброза могут быть обнаружены при проведении КТ с функциональными пробами. Например, субплевральное усиление периферического интерстиция легкого в прошлом считалось признаком отсутствия патологии. Такие изменения трудно диагностировать другими методами аппаратной диагностики.
На сегодняшний день точность КТ-диагностических методов возрастает благодаря внедрению новых исследовательских протоколов и внимательному анализу результатов многочисленных исследований. При этом ключевую роль в процессе диагностики играет рентгенолог, который интерпретирует видимые изменения как легочный фиброз или его отсутствие. Выявление ранних лучевых признаков фиброзирующих заболеваний легких является важным этапом для своевременной коррекции терапии против фиброза.
Также именно мультисрезовая КТ при поставленном диагнозе используется для оценки скорости прогрессирования заболевания, выявления благоприятного и неблагоприятного типов фиброзных изменений, успеха лечения и правильности подбора терапевтический препаратов.
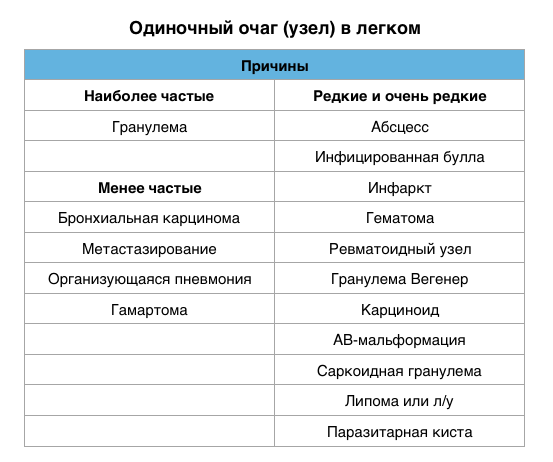
Одиночные и множественные очаги — дифференциальный диагноз
Одиночный легочный узел представляет собой локальный участок уплотнения легочной ткани, округлой или близкой к этому формы, диаметром до 3 см, который полностью окружен легочной паренхимой и не имеет связи с плеврой, средостением или легочным корнем.
Дифференциальная диагностика основана на размере этого узла; чем он больше, тем больше вероятность его злокачественности. Участки размером до 3 см обычно считаются доброкачественными гранулемами, в то время как узлы превышающие 3 см располагаются в категории злокачественных.
Узлы, не реагирующие на антибиотикотерапию, лучше всего исследовать с помощью ПЭТ/КТ.
Метод ПЭТ/КТ имеет чувствительность 97% и специфичность 78% для обнаружения злокачественного узла. Ложно-положительные результаты могут наблюдаться в случаях хронической гранулематозной болезни и ревматоидного артрита. Ложно-отрицательные результаты встречаются при слабо дифференцированных опухолях, таких как карциноид или альвеолярно-клеточный рак размером менее 1 см.

Изображения органов грудной полости, приведенные выше, должны сопоставляться с последующими снимками на протяжении двух лет для определения динамики изменения размера узла. Повторные исследования важны, поскольку изменения, окруженные участками типа матового стекла, растут медленно.
Для узлов с признаками доброкачественной кальцификации повторное исследование не нужно.
Рекомендации по визуализации узлов размером 8-10 мм в зависимости от клинической ситуации:
- Низкая вероятность малигнизации: КТ через 3, 6, 12 и 24 месяца
- Средняя вероятность малигнизации: ПЭТ-КТ, контрастная КТ, трансторакальная или трансбробхиальная биопсия
- Высокая вероятность малигнизации: хирургическая операция.
Если на последующих снимках наблюдается рост узла, обязательно выполняется гистологическая верификация диагноза.

Множественные очаги

Дифференциальная диагностика множественных легочных очагов довольно обширна. Наиболее распространенные причины представлены в таблице. Часто бывает сложно отличить множественные очаги от мультифокальной консолидации.
Метастазы
Метастатические процессы являются частой причиной множественных легочных очагов. Обычно эти образования различаются по размеру, имеют четкие очертания и чаще всего расположены в нижних долях легких и в субплевральной области. На КТ с высоким разрешением множественные очаги обычно располагаются случайным образом, в отличие от многих заболеваний, где они располагаются перилимфатически или центролобулярно. На изображениях может быть обнаружена почечно-клеточная карцинома, прорастающая в нижнюю полую вену с последующим распространением в лёгкие.

Представлен следующий пациент с метастазами в легких, при этом первоначальная опухоль расположена в языке.

Скопление мокроты.
Скопление мокроты зачастую становится одной из причин появления множественных очагов поражения легких. Порой документировать изменения, присущие как скоплению мокроты, так и раковым заболеваниям легких, бывает весьма сложно. Обычно это явление наблюдается у пациентов с бронхоэктатической болезнью, муковисцидозом и аллергическим бронхолегочным аспергиллезом.
В представленном случае на компьютерной томографии обнаруживаются бронхоэктазы с записями о скоплении мокроты.

Следующий пример иллюстрирует типичный случай.

Бронхиальная атрезия
Бронхиальная атрезия — это врожденное заболевание бронхов, при котором визуализируется патологический бронх «забитый» слизью (красная стрелка) и гиперинфляция легкого (синяя стрелка).

Опыт других людей
Алексей, 45 лет, мужчина. У меня был случай, когда мне поставили диагноз субплевральные очаги в легких. После диагностики мне стали предлагать разные методы лечения. Прежде всего, врачи рекомендовали провести серию исследований, чтобы понять природу этих очагов. В итоге мне назначили курс лечения с использованием противовоспалительных препаратов и специализированной физиотерапии. Благодаря этому я смог улучшить своё состояние и снизить риск дальнейшего прогрессирования болезни.
Мария, 32 года, женщина. Когда у меня обнаружили субплевральные очаги в легких, я очень испугалась. Врач посоветовал пройти дополнительные обследования и взял биопсию. После этого мне назначили курс лечения, который включал химиотерапию. Я также придерживалась смены рациона и образа жизни, что значительно улучшило моё самочувствие. Теперь я регулярно проверяюсь и слежу за состоянием своих легких.
Евгений, 50 лет, мужчина. У моего друга диагностировали субплевральные очаги в легких. Мы с ним много разговаривали на эту тему. Он прошёл полный курс обследования и обсуждал с врачами возможные варианты лечения. В итоге ему рекомендовали операцию, так как размер очагов достигал 40 мм. Операция прошла успешно, и сейчас он постепенно восстанавливается. Он говорит, что главное — это ранняя диагностика и правильный подход к лечению.
Вопросы по теме
Каковы основные причины появления субплевральных очагов в легких?
Субплевральные очаги в легких могут возникать по различным причинам. Чаще всего их образование связано с инфекционными процессами, такими как пневмония или туберкулез. Также подобные очаги могут указывать на наличие опухолевых образований, как доброкачественных, так и злокачественных. Воспалительные процессы, а также вирусные инфекции также могут стать причиной появления таких образований. Наличие внешних факторов, таких как курение или воздействие токсичных веществ, также может способствовать развитию субплевральных очагов.
Существует ли риск развития осложнений при лечении субплевральных очагов, и как их минимизировать?
Да, лечение субплевральных очагов может сопрягаться с определенными рисками и осложнениями, особенно если речь идет о хирургическом вмешательстве. Один из основных рисков — это инфекция, которая может развиться после операции. Также существует вероятность кровотечения или повреждения окружающих тканей. Для минимизации этих рисков врачи могут применять современные хирургические технологии, такие как видеоторкоскопия, а также строго следовать протоколам предоперационной подготовки и послетерапевтического наблюдения. Важным аспектом является и правильный подбор медикаментозного лечения, что также снижает вероятность возникновения осложнений.
Какова роль оперативного вмешательства в лечении субплевральных очагов при их значительных размерах?
Оперативное вмешательство может играть ключевую роль в лечении субплевральных очагов, особенно если они имеют значительные размеры, такие как 40 мм. При наличии подозрений на злокачественный процесс или если очаг вызывает симптомы, такие как затрудненное дыхание, необходимо проведение хирургической резекции. Это позволяет не только удалить потенциально опасное образование, но и предотвратить дальнейшее развитие заболевания. Прежде чем прийти к решению о хирургическом вмешательстве, врач обязательно проводит всестороннее обследование, включая визуализационные исследования и, возможно, биопсию для уточнения диагноза.