Для лечения артроза коленных суставов применяются различные методы, включая медикаментозную терапию, физиотерапию и изменения в образе жизни. Нестероидные противовоспалительные препараты помогают снизить болевой синдром и воспаление, а хондропротекторы способствуют восстановлению хрящевой ткани.
Кроме того, важным аспектом лечения является коррекция физических нагрузок и выполнение специальных упражнений для укрепления мышц вокруг сустава. В некоторых случаях для достижения наилучшего результата может потребоваться комбинированный подход, включая инъекции гиалуроновой кислоты или, в тяжелых случаях, хирургическое вмешательство.
- Артроз коленных суставов – распространенное заболевание, требующее комплексного подхода к лечению.
- Основные методы лечения включают медикаментозную терапию, физиотерапию и хирургические вмешательства.
- Медикаменты, такие как нестероидные противовоспалительные средства (НПВС), помогают уменьшить боль и воспаление.
- Хондропротекторы способствуют восстановлению хрящевой ткани и замедляют прогрессирование заболевания.
- Физиотерапия и лечебная физкультура улучшают подвижность суставов и укрепляют мышечный корсет.
- В крайних случаях может потребоваться операция, включая артроскопию или эндопротезирование сустава.
Артроз представляет собой дистрофическое заболевание суставов, которое приводит к прогрессирующим изменениям в хрящевой ткани. Со временем могут Возникнуть костные изменения. Признаки артроза включают болевые ощущения и ограничение подвижности в пораженных суставах.
Чтобы узнать о причинах, симптомах и методах диагностики артроза, можно ознакомиться с информацией здесь или здесь.
В терапии при артроза коленных суставов лекарственные препараты занимают ведущее место.
В зависимости от терапевтических стратегий, все медикаменты, используемые для лечения артроза коленных суставов, могут быть классифицированы на несколько категорий:
Лекарственные препараты, применяемые при обострении артроза
Обострение заболевания проявляется в виде усиления болевого синдрома в коленях. Особенно заметны «стартовые» боли (которые появляются в коленных суставах после длительного пребывания в неподвижном состоянии). Также наблюдаются боли при передвижении. В случае выраженного воспалительного процесса может возникнуть синовит.
Эти медикаменты действуют путем подавления циклоксигеназы (ЦОГ), фермента, отвечающего за синтез медиаторов воспаления. Существуют два типа ЦОГ: ЦОГ-1 и ЦОГ-2. Подавление ЦОГ-1 связано с наиболее распространенными побочными эффектами НПВП, такими как повреждение желудочной слизистой. Влияние на ЦОГ-2 больше относится к процессам воспаления.
НПВП первого поколения являются неселективными, то есть они подавляют как ЦОГ-1, так и ЦОГ-2. Это приводит к более выраженному противовоспалительному и обезболивающему действию, но также повышает риск побочных эффектов, таких как желудочно-кишечные кровотечения.
К наиболее распространенным неселективным ингибиторам ЦОГ относятся



Кетопрофен (кетонал, артрозилен)
Артроз коленных суставов представляет собой хроническое заболевание, которое негативно сказывается на качестве жизни пациентов. В своей практике я часто сталкиваюсь с необходимостью подбора индивидуального лечения для каждого человека, поскольку причины и степень выраженности заболевания могут значительно различаться. На данный момент существует множество средств, которые могут помочь в контроле симптомов артроза и улучшении функционального состояния суставов.
К числу основных методов лечения артроза я бы отнес нестероидные противовоспалительные препараты (НПВП). Они позволяют уменьшить воспаление и болевой синдром. Однако стоит помнить, что длительное применение НПВП может иметь побочные эффекты, такие как гастрит или проблемы с сердечно-сосудистой системой. Поэтому важно сочетать их с другими терапевтическими подходами, такими как физиотерапия и лечебная физкультура, что позволяет обеспечить более комплексный подход к восстановлению.
Кроме того, важную роль в терапии артроза играют хондропротекторы, которые способствуют восстановлению хрящевой ткани. Они могут быть эффективными в начальных стадиях заболевания. Также стоит рассмотреть возможность инъекционного введения гиалуроновой кислоты, которая помогает улучшить смазку сустава и снизить трение. Важно не забывать о поддержании нормального веса и соблюдении рационального питания, что также положительно сказывается на состоянии суставов.



НПВП второго поколения используют прицельно, воздействуя на ЦОГ-2, что снижает вероятность побочных эффектов, однако их противовоспалительная и обезболивающая эффективность немного ниже. К этой группе относятся:
Нимесулид (нимесил, найз)


Мелоксикам (мовалис, артрозан)

НПВП можно вводить как внутримышечно (при наличии сильных болей и воспаления), так и использовать в форме таблеток и мазей.

Способы введения уколов
Лекарственные препараты в организм человека могут поступать несколькими способами:
- внутрисуставные инъекции;
- внутривенные вливания;
- внутриартериальные инъекции;
- внутримышечные уколы;
- подкожные инъекции.
Внутривенные вливания подразделяются на струйные и капельные. При струйном вливании небольшое количество препарата вводится через шприцы объемом 10-20 мл. Большие объемы жидкости подаются капельно с использованием одноразовых систем (капельниц). Внутриартериальные инъекции применяются в случае значительных кровопотерь, возникающих при открытых переломах сустава с повреждением мягких тканей и сосудов.

Длина медицинских игл может составлять до 90 мм, а диаметр – 2 мм.
Внутримышечные инъекции самые распространенные. Делаются в наружный верхний квадрант ягодицы. Местом введения подкожных уколов выбирается верхняя часть предплечья или передненаружная область бедра. Для каждого вида вливаний берется игла соответствующей длины и диаметра (сечения).
| Способ введения иглы | Длина иглы в мм | Сечение в мм |
| Подкожно | До 16 | До 0,5 |
| Внутримышечно | 30 – 40 | 0,6 – 0,8 |
| Внутривенно | 40 мм и короче | 0,8 – 1,1 |
| Внутрисуставной укол | 20 – 40 | 0,4 – 2 |
Для выполнения внутрисуставных инъекций используются шприцы объемом 2-5 мл. Более тонкие иглы обеспечивают менее болезненное введение. Препараты в виде суспензий (взвесей) плохо растворимы и могут забивать просвет иглы, что затрудняет введение. Для таких суспензий необходимы иглы большего диаметра от 1,1 до 2 мм.
Болезни и уколы
Показанием для инъекций в сустав являются разные заболевания, которые можно классифицировать следующим образом:
- воспалительные процессы – артриты, тендовагиниты, синовиты, бурситы, болезнь Рейтера, энтезиты;
- дегенеративные болезни – остеоартроз, гонартроз;
- травмы – открытые или закрытые переломы, разрывы, надрывы, растяжения связок;
- артралгии – болевые ощущения, возникающие в ответ на раздражение нейрорецепторов сустава различными веществами, такими как аллергены, кристаллы солей, остеофиты и прочие.
Внутрисуставные уколы
В лечении артроза основное место занимают внутрисуставные инъекции, которые обеспечивают длительный терапевтический эффект. Рассмотрим основные медикаменты, которые врач может ввести в сустав.
Гиалуронат
Гиалуронат

Гиалуронат
Препараты на основе гиалуроновой кислоты имеют высокую стоимость, однако их введение обеспечивает длительный обезболивающий эффект, который может сохраняться от 6 до 12 месяцев. В этот период пациент обычно не применяет НПВП или минимизирует их дозировку, что позволяет снизить риск возникновения побочных эффектов и осложнений.
Сама гиалуроновая кислота является полностью безопасным веществом для организма, поскольку она присутствует в коже, суставах и других тканях. При введении в сустав гиалуронат улучшает качество и выработку синовиальной жидкости, выступая в качестве смазки и уменьшая трение суставных поверхностей. Эффект сохраняется благодаря не только введенной гиалуроновой кислоте, но и стимуляции продукции эндогенного гиалуроната.
Богатая тромбоцитами плазма
Препарат готовится непосредственно перед его введением. У пациента берут кровь. Её центрифугируют, чтобы удалить ненужные клетки. В плазме остается множество тромбоцитов. За счет удаления жидкости их концентрация значительно увеличивается.
Далее эта плазма вводится в полость сустава.
Функция тромбоцитов не ограничивается образованием сгустка, но Включает ускорение процесса заживления тканей. Они выделяют факторы роста, которые, попадая в сустав, активируют метаболические процессы в хрящевой ткани, что способствует улучшению состояния суставных поверхностей и замедляет прогрессирование артроза.
Глюкокортикоиды
Какие уколы от боли в колене существуют
Существует множество типов препаратов, которые могут быть введены в коленный сустав для снижения болевого синдрома и воспаления, включая кортикостероиды, хондропротекторы, инъекции гиалуроновой кислоты, карбокситерапию и PRP-терапию.
Кортикостероиды
Кортикостероиды – это гормональные препараты с противовоспалительным действием, которые способны облегчать боль и воспаление в коленном суставе. Примеры таких средств включают гидрокортизон, триамцинолон, метилпреднизолон и бетаметазон.
Обычно применяются для краткосрочного облегчения симптомов у пациентов с острой фазой артрита или других воспалительных состояний коленного сустава.
Не рекомендуется назначать эти препараты пациентам с инфекционными заболеваниями, нестабильностью сустава, аллергией на кортикостероиды или при наличии других медицинских состояний, увеличивающих вероятность побочных эффектов.
Гиалуроновая кислота
Гиалуроновая кислота представляет собой компонент синовиальной жидкости, который обеспечивает смазку и питание хрящей. Введение ее в полость сустава может помочь восстановить нормальные характеристики синовиальной жидкости и улучшить подвижность сустава.
Гиалуроновые инъекции обычно применяются для лечения симптомов остеоартрита коленного сустава, особенно у пациентов, которые не отвечают на другие методы лечения.
Инъекции гиалуроновой кислоты противопоказаны людям с аллергией на гиалуронат или при наличии активной инфекции или кожных заболеваний в области инъекции.
Хондропротекторы
Хондропротекторы, такие как глюкозамин и хондроитин, предназначены для поддержания здоровья и функционирования хрящевой ткани. Они могут замедлить или остановить процессы разрушения хряща и облегчить симптомы остеоартрита.
Эти препараты используются в качестве долгосрочной терапии остеоартрита коленного сустава.
Хондропротекторы хорошо переносятся, но могут вызывать побочные эффекты:
- боли в животе;
- запоры;
- диарея;
- головные боли;
- потеря сил.
Противопоказаны людям с аллергией на компоненты лекарства, с нарушениями функции почек или печени, диабетом, а также беременным и кормящим женщинам.

PRP-терапия (плазмотерапия)
PRP-терапия подразумевает введение плазмы пациента, богатой тромбоцитами, в коленный сустав для стимулирования естественного процесса восстановления тканей. Тромбоциты содержат белки, называемые факторы роста, которые могут способствовать заживлению тканей.
PRP-терапия может применяться для лечения множества состояний, включая остеоартрит, тендиниты, повреждения связок и хронические заболевания суставов.
PRP-терапия противопоказана пациентам с серьезными заболеваниями печени, дисфункцией костного мозга, некоторыми заболеваниями крови, активной инфекцией, а также беременным и лицам, принимающим определенные препараты.
Карбокситерапия
Карбокситерапия — это немедикаментозный метод лечения, который включает в себя введение под кожу или в ткани медицинского диоксида углерода (CO2). Этот процесс способствует улучшению микроциркуляции, стимулирует обмен веществ и активирует процессы регенерации в тканях.
При введении в коленный сустав карбокситерапия может помочь уменьшить боль и воспаление, а также улучшить подвижность и функциональность сустава. Поскольку метод является неинвазивным, его можно использовать как альтернативу или дополнение к другим формам лечения боли в колене.
Карбокситерапия может быть показана для лечения различных заболеваний, включая остеоартрит, тендинит, бурсит и другие воспалительные патологии суставов.
Карбокситерапия противопоказана больным с хроническими заболеваниями легких, такими как эмфизема, так как введение углекислого газа вызывают нарушения газообмена. Также не рекомендуется пациентам с тяжелыми сердечно-сосудистыми заболеваниями, поскольку CO2 воздействует на кровообращение. Процедура противопоказана при наличии активной инфекции в области предполагаемой инъекции, а также для беременных женщин и для людей с непереносимостью углекислого газа.
Важно помнить, что выбор препарата для укола в колено зависит от множества факторов, включая диагноз, степень заболевания, возраст пациента, общее состояние здоровья и предпочтения пациента. Все это обсуждается с врачом на стадии планирования лечения.

Способы введения препаратов
Инъекции в коленный сустав могут выполняться в медицинских учреждениях для снятия болей или уменьшения воспалительного процесса. Существует несколько видов инъекций, включая: кортикостероиды, гиалуроновую кислоту, плазму, богатую тромбоцитами (PRP). Общая схема действий при осуществлении инъекции в коленный сустав:
- Подготовка. Перед началом процедуры инъекции специалист детально обрабатывает и дезинфицирует область колена. В некоторых случаях может быть использована местная анестезия, чтобы облегчить ощущения боль при самом уколе.
- Применение местного анестетика. Если используется местная анестезия, то она может быть представлена в виде крема, спрея или инъекции, что позволяет снизить болезненность в колене перед введением лекарства.
- Введение инъекции. Врач осторожно вставляет иглу в суставное пространство. Это действие может проводиться под контролем ультразвука для достижения высокой точности. После того как игла попадает в нужное место, специалист медленно вводит лекарственное средство.
- Уход после инъекции. После выполнения инъекции место укола обрабатывают антисептическим средством и закрывают стерильным пластырем. Врач может порекомендовать временно ограничить физическую активность после процедуры, а при необходимости назначить противовоспалительные препараты.
- Наблюдение и последующий уход. После манипуляции специалист будет следить за состоянием колена, оценивая реакцию на лечение и возможные побочные эффекты.
Стоит отметить, что у каждого пациента индивидуальная реакция на инъекции в колено, и важно обсудить все вопросы и ожидания от терапии с врачом перед началом лечения.
Определение наиболее подходящего препарата для уменьшения боли в колене зависит от различных факторов, таких как диагноз, степень болезни, общее состояние пациента и риск побочных эффектов. Обсуждение этих аспектов с медицинским работником поможет выбрать наиболее целесообразный курс лечения для каждого конкретного случая.
В нашем медицинском центре вы можете получить первичную консультацию, диагностику и предварительный диагноз за одно посещение. Наши специалисты оказывают помощь людям на протяжении 30 лет.
Внутрисуставные блокады: лечебные эффекты, препараты, показания


Чтобы снизить болевые ощущения и уменьшить воспалительные процессы в суставах и окружающих их бурса, можно использовать кортикостероиды и местные анестезирующие средства.
Такие инъекции помогают увеличить амплитуду движений в пораженных суставах.
Инъекции могут быть следующих типов:
- внутрисуставные (интраартикулярные) — применяются при артритах;
- околосуставные (периартикулярные) — применяются при бурситах.

Бурсит — это воспаление суставной бурсы, которая содержит жидкость, позволяющую снизить трение при движении в суставе. Инъекции используются для лечения:
Местные анестетики и кортикостероиды комбинируют в различных сочетаниях и вводят в одном шприце.
Введение местного анестетика предоставляет мгновенное облегчение боли и подтверждает правильность расположения иглы.
Местный анестетик способствует распределению кортикостероида в полости сустава или бурсы.

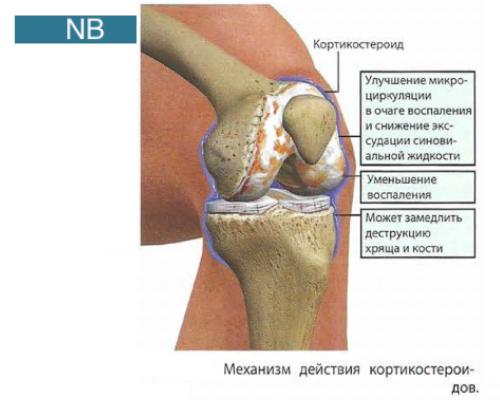
Кортикостероиды используются, поскольку они:
- сначала уменьшают воспаление в суставе, улучшая микроциркуляцию в воспалённой зоне, что приводит к сужению капилляров и снижению экссудации синовиальной жидкости;
- второе, замедляют накопление лейкоцитов в очагах воспаления и блокируют синтез медиаторов воспалительного процесса;
- третье, они влияют на образование коллагена и в умеренных дозах замедляют разрушение хрящевой и костной ткани.
Дополнительно кортикостероиды обеспечивают длительное снятие болевых ощущений.
Основные кортикостероиды, представленные на фармацевтическом рынке, перечислены ниже. Ни один из препаратов не имеет преимуществ перед другими.
Предпочтение отдается триамцинолону ацетониду. Если требуется применение другого препарата, его дозу легко вычислить.
К примеру, 40 мг триамцинолона ацетонида соответствуют 6 мг бетаметазона ацетата.
Из местных анестетиков чаще всего применяются лидокаин и бупивакаин. Их действие основано на блокаде быстрых потенциалзависимых натриевых каналов.
Это предотвращает деполяризацию нейронов и блокирует передачу болевых сигналов в мозг. Дозы 1% лидокаина и 0,25% бупивакаина имеют равнозначные объёмы, но различаются по времени начала и продолжительности действия.
Бупивакаин предпочтительнее из-за своей продолжительности действия, но можно использовать и другие местные анестетики.
При инъекциях в суставы и суставные бурсы важно придерживаться определённых рекомендаций.
Общий объём жидкости, вводимого в среднем суставе (например, локтевом), составляет 2 мл, тогда как в крупный сустав (таких как плечевой, коленный или тазобедренный) — 5 мл.
Обычно соотношение местного анестетика и кортикостероида в смеси составляет 2:1 или 3:1.
Повторные инъекции кортикостероидов при остеоартрите безопасны и не приводят к прогрессированию заболевания.
Согласно имеющимся данным, разрушение хряща при остеоартрите связано с основным заболеванием, а не с побочными эффектами кортикостероидов. Рекомендуемый интервал между внутрисуставными инъекциями составляет 3 месяца.
ОБЛАСТЬ ПРИМЕНЕНИЯ
Инъекции в суставы и околосуставные структуры проводятся, основываясь на трёх основных моментах. Прежде всего, инъекции оказывают терапевтическое действие.
Например, при бурсите большого вертела бедренной кости пациенты часто сообщают о длительном периоде уменьшения боли и улучшении функции после единственной инъекции.
Согласно одной из публикаций 2005 года, в течение пятилетнего периода наблюдения количество пациентов с бурситом, избавившихся от болей, в 2,7 раза превышает количество тех, кто не получал однократную инъекцию кортикостероида.
Для пациентов с латеральным эпикондилитом («локоть теннисиста») эффективность одной инъекции кортикостероида оказалась выше по сравнению с 6-недельным курсом НПВС в сочетании с физиотерапией.
Кроме того, инъекции обеспечивают пациенту относительно длительный период отсутствия боли.
Это направляет больных выполнять упражнения лечебной физкультуры в полном объёме, что часто ведёт к полному разрешению тендинитов и бурситов.
Наконец, инъекции помогают точно определить источник боли.
Например, можно выяснить, что боль исходит непосредственно из тазобедренного сустава, а не распространяется из поясницы в бедро.
Если пациент испытывает облегчение после введения местного анестетика в полость сустава, это значит, что основной источник боли — сам сустав, а не поясничный отдел позвоночника.
Это избавляет пациента от ненужных диагностических мероприятий и неоправданных методов подбора лечения.
Блокада коленного сустава
Медикаментозная блокада — это метод, который позволяет временно облегчить патологические процессы (боль) с помощью инъекции лекарственного средства, который используется в ситуациях, требующих быстрого и длительного действия и снятия воспалительных процессов и боли.
Этот подход был разработан ещё в середине XX века и по сей день сохраняет свою актуальность. Благодаря своей высокой эффективности и отсутствию многих побочных эффектов, присущих традиционной медикаментозной терапии, блокада имеет хорошую репутацию как в спортивной медицине, так и в лечении бытовых травм и различных патологий.
В Скандинавском Центре Здоровья применяются различные методы лечебных блокад, как эффективный метод, помогающий избавиться от множества патологий опорно-двигательного аппарата, в том числе и коленного сустава. После купирования болевых симптомов и при наличии соответствующих показаний, врачи нашего Центра составляют программу дальнейшего лечения с применением новейших методов диагностики, терапии и реабилитации.
Виды блокад коленного сустава и их применение
Существует несколько разновидностей блокад, которые различаются по методу введения препаратов:
- параартикулярная — инъекция выполняется в мягкие ткани вокруг сустава;
- периартикулярная — лекарственное средство вводится в околосуставную сумку;
- интраартикулярная — инъекция делается непосредственно в сустав.








