Гломерулонефрит, или клубочковый нефрит, представляет собой заболевание почек, которое проявляется в виде иммунно-воспалительного процесса, способного серьезно повреждать почечные клубочки. Это недуг может развиваться как самостоятельно, так и в результате системных заболеваний почек, например, геморрагического васкулита, инфекционного эндокардита или системной красной волчанки. В этом материале мы освятим суть болезни, ее проявления, а также уделим особое внимание гломерулонефриту, сопровождаемому нефротическим синдромом.
- Определение: Нефротический синдром – это комплекс симптомов, связанных с повреждением почечных клубочков.
- Причины: Возникает при различных формах гломерулонефрита, таких как первичный (например, минимально изменения) и вторичный (например, при системных заболеваниях).
- Клинические проявления: Характеризуется протеинурией, гипоальбуминемией, отеками и повышением уровня холестерина в крови.
- Диагностика: Включает лабораторные исследования, такие как общий анализ мочи, биохимический анализ крови и ультразвуковое обследование почек.
- Последствия: Могут включать прогрессирование почечной недостаточности, инфекции и тромбообразование из-за нарушений в системе коагуляции.
Этиология, классификация и патогенез заболевания

Гломерулонефрит представляет собой воспалительный процесс, связанный с иммунными реакциями в почках, и может поражать как один орган, так и оба одновременно. Данное заболевание затрагивает клубочки и может иметь различные причины. Вот некоторые из наиболее распространенных факторов, способствующих возникновению гломерулонефрита:
- перенесенное ангина;
- инфекции органов дыхательной системы;
- стрептококки группы А, негативно влияющие на базальную мембрану клубочков;
- сыпной или брюшной тиф;
- пневмония;
- дифтерия;
- вакцинный нефрит;
- переохлаждение, известное также как “окопный нефрит”.
Факты на заметку! В случае запущенных инфекций почечной системы может развиться нефротический синдром при гломерулонефрите.
Врачи выделяют три категории гломерулонефрита:
- первичный, обусловленный аллергическими, инфекционными и токсическими факторами, воздействующими на почечную ткань;
- вторичный, возникающий на фоне системных заболеваний;
- идиопатический, причина которого остается неизвестной.
Также различают заболевания по характеру протекания:
- острая форма, которая продолжается несколько недель, но не превышает трех месяцев;
- подострая форма — от трех месяцев до одного года;
- хроническая форма — свыше одного года.
Стремительный гломерулонефрит подразделяется на следующие подтипы:
Рекомендуем ознакомиться с:
Симптомами повреждения почек медикаментами и их лечением
- неинфекционно-иммунный;
- инфекционно-иммунный.
Интересный факт! В урологии острое диффузное воспаление клубочков назвали острым нефритическим синдромом.
На патогенез влияют разнообразные нарушения иммунной системы:
- Формирование простых антител, которые оседают на мембране почек; чаще всего речь идет об крупных частицах. Реакция между антителами и антигенами происходит в мембране, где находятся активные биологические компоненты (например, гистамин и гиалуронидаза), при этом могут поражаться сосудистые капилляры;
- Инфекция, вызванная стрептококками, непосредственно воздействует на почечную ткань, что в свою очередь приводит к образованию аутоантител;
- Существуют схожести между антигенной структурой базальной мембраны и стрептококков, что позволяет нормальным антителам повреждать мембрану.
Интересный факт! Существует временной интервал между возникновением острого нефрита и стрептококковой инфекцией, что подтверждает связь между гломерулонефритом и иммунными процессами.

Нефротический синдром является одной из наиболее серьезных клинических проявлений гломерулонефритов, и его причины довольно разнообразны. В основе заболевания могут лежать как первичные, так и вторичные изменения в почечных клубочках. К первичным формам относятся минимальные изменения, мембранозный гломерулонефрит, а вторичные – последствия инфекций, системных заболеваний, диабета или даже некоторых лекарств. Важно понимать, что механизм возникновения нефротического синдрома связан с повреждением барьерной функции клубочков, что приводит к протеинурии, гипоальбуминемии и синдромальной отечности.
Последствия нефротического синдрома при гломерулонефритах могут быть достаточно серьезными и многогранными. Во-первых, потеря белка через почки приводит к развитию гипоальбуминемии, что, в свою очередь, вызывает отеки и повышает риск возникновения тромбообразования. Во-вторых, цеоетические изменения в организме могут влиять на уровень липидов, что приводит к гиперлипидемии и, как следствие, увеличивает риск кардиоваскулярных заболеваний. Также стоит учитывать, что больные с нефротическим синдромом чаще подвержены инфекциям из-за нарушения иммунных функций и потери иммунноглобулинов с мочой.
Немаловажным аспектом является и влияние нефротического синдрома на качество жизни пациентов. Постоянные отеки, высокая утомляемость и необходимость регулярного контроля состояния почек могут значительно снизить физическую активность и эмоциональное состояние больного. Более того, длительный течения нефротического синдрома без адекватного лечения может привести к хронической почечной недостаточности, что требует применения диализа или пересадки почки. Поэтому важна своевременная диагностика и правильное лечение гломерулонефритов, чтобы минимизировать риски и улучшить прогноз для пациентов.
Симптоматика гломерулонефрита

Симптомы хронического и острого гломерулонефрита с нефритическим синдромом различаются, хотя обе формы имеют общие проявления, включая артериальную гипертензию, отеки и изменения в химическом составе мочи. В клинической практике гломерулонефрит делится на мочевые и системные симптомы. Патология мочи проявляется в снижении суточного объема мочи, а также в наличии белка. Простые симптомы характеризуются отечностью и резким повышением артериального давления. Острая форма может сопровождаться такими симптомами:
- интенсивной головной болью;
- головокружением;
- бледностью кожи;
- потерей аппетита;
- приступами тошноты;
- общим недомоганием.
Нефротический синдром при гломерулонефритах может сопровождаться:
- изменениями в химическом составе мочи;
- резкими колебаниями артериального давления;
- отечностью лица и конечностей.
Интересный факт! Нефротический синдром является первичной формой острого гломерулонефрита.
В почках образуются вещества ренина ангиотензина, нарушающий баланс которых приводит к резким колебаниям артериального давления. Повышенная продукция ренина воздействует на стенки сосудов, вызывая их сильные спазмы.
Интересный факт! У детей с гломерулонефритом резкие скачки артериального давления являются редким явлением.
Хроническое течение болезни характеризуется сильной отечностью конечностей и кожи лица. В отдельных случаях хронический гломерулонефрит может сопровождаться следующими симптомами:
Рекомендуем ознакомиться с:
Причинами опущенной почки, симптомами и лечебными методами
- анемией;
- гипертрофией левого желудочка;
- сердечной астмой;
- симптомами сердечной недостаточности;
- плевритом;
- тахикардией;
- усиленной жаждой;
Если хроническое заболевание не лечить своевременно, оно может привести к развитию почечной недостаточности.
Формы отечности
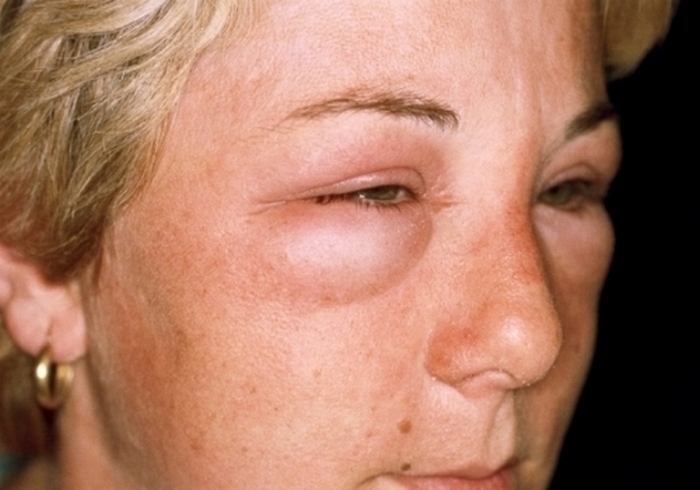
Отечность и гипертензия развиваются постепенно, начиная с легких отеков отдельных участков тела. Обычно отечность сначала проявляется на лице, затем распространяется и заполняет подкожную клетчатку, перерастая во внутреннюю задержку жидкости. У больных нефротической формой гломерулонефрита проявляются изменения внешнего вида, такие как резкая бледность кожи и отечность. Участки с отеками обладают холодной сухой кожей.
Интересный факт! У детей, страдающих данным заболеванием, отеки появляются внезапно и обычно проявляются по всему телу, являясь весьма выраженными.
С прогрессированием нефротического синдрома отеки усиливаются, охватывая все больший объем. При запущенной стадии наблюдаются глубокие трещины на отекающих конечностях, из которых выделяется серозная жидкость. Внутренние отеки вызывают серьезный риск, так как с течением времени жидкость может заполнять все свободные пространства организма, негативно воздействуя на функционирование жизненно важных систем, включая сердечно-сосудистую.

Диагностика заболевания

В ходе комплексного обследования можно быстро установить диагноз острый гломерулонефрит, особенно если имеются признаки связи с инфекцией стрептококка и изменением состава мочи. Общий клинический анализ мочи может выявить следующее:
- протеинурия — присутствие белка в моче;
- гематурия — наличие крови в моче;
- лейкоцитоз — повышенное содержание лейкоцитов;
- эозинофилия — повышенное количество эозинофилов в крови;
- уровень антител против стрептококков;
- содержание эритроцитов, влияющих на выведение жидкости;
- уровень белка в крови;
- количество азотистых соединений в крови: мочевина, креатинин и мочевая кислота;
- УЗИ почек;
- экскреторная урография;
- биопсия почки;
- нефросцинтиграфия.
Важно! При остром гломерулонефрите проведение экскреторной урографии запрещено.
Для профилактики заболевания необходимо своевременное обнаружение и лечение инфекционных процессов в почках, устранение очагов инфекций, особенно в области миндалин. Следует избегать переохлаждения организма. Людям с аллергическими заболеваниями, такими как крапивница, сенная лихорадка и бронхиальная астма, настоятельно рекомендуется воздерживаться от вакцинаций, как плановых, так и экстренных.

Мария, 32 года:
«У моего мужа в детстве диагностировали гломерулонефрит. Мне всегда казалось, что эта болезнь может затронуть любые органы, но мне не было ясно, насколько сильно это может повлиять на его здоровье в будущем. Когда спустя годы у него развился нефротический синдром, я начала углубленно изучать эту тему. Оказалось, что это состояние связано с неправильной функцией почек, и он потерял много белка с мочой. Мы обратились к врачу, и он объяснил, что причиной этого может быть как инфекция, так и многолетние последствия гломерулонефрита. Мы сделали все возможное, чтобы улучшить его диету и следить за состоянием почек, но было очень страшно видеть, как он слабеет. Короче говоря, это сильно изменило нашу жизнь и планы на будущее.»

Иван, 45 лет:
«В молодости у меня был острый гломерулонефрит, и я даже не думал, что это как-то отразится на мне в будущем. После нескольких лет никаких симптомов обычно забываешь о болезни, но в возрасте 40 лет у меня начались отеки и повышенное давление. Врачи диагностировали нефротический синдром. Я понял, что мои почки не справляются с работой, и это было очень тревожно. Теперь я регулярно прохожу контрольные анализы и соблюдаю строгую диету. Несмотря на тот период, когда я не воспринимал свою болезнь всерьез, теперь я стараюсь больше следить за своим здоровьем и напоминать другим, что не стоит игнорировать симптомы.»

Александра, 28 лет:
«Моя маме поставили диагноз гломерулонефрит несколько лет назад. Сначала это казалось не столь серьезным, но с течением времени ей начали ставить диагнозы по типу нефротического синдрома. Я увидела, как это сказалось на ее состоянии: отеки, утомляемость и постоянное беспокойство о здоровье. Я стала больше интересоваться медицинскими аспектами, и, честно говоря, жутко боюсь, что эта ситуация может передаться мне. Хоть наследственность и не всегда важна, но я стараюсь регулярно проверять почки и следить за спортом и питанием, чтобы избежать подобных проблем в будущем.»
Вопросы по теме
Какое влияние на качество жизни пациента с нефротическим синдромом оказывают психологические факторы?
Пациенты с нефротическим синдромом часто испытывают стресс и тревогу из-за необходимости постоянного контроля состояния здоровья, соблюдения диеты и регулярного приема медикаментов. Это может привести к снижению качества жизни, депрессии и социальной изоляции. Важным аспектом поддержки таких пациентов является психологическая помощь, которая может включать курсы психотерапии, групповые занятия и образовательные программы, направленные на управление стрессом и улучшение общего психоэмоционального состояния.
Какова роль питания в управлении нефротическим синдромом при гломерулонефритах?
Правильное питание играет ключевую роль в управлении нефротическим синдромом. Ограничение потребления натрия помогает снизить отеки, а достаточное количество белка обеспечивает необходимую питательную поддержку, особенно при состоянии гипоальбуминемии. Также важно учитывать общее количество калорий и, при необходимости, повысить их, чтобы предотвратить потерю мышечной массы и обеспечить организм энергией.
Какие новые исследования в области терапии нефротического синдрома открывают перспективы для пациентов?
В последнее время активно исследуются новые методы терапии нефротического синдрома, включая использование имуносупрессивных препаратов и биологических средств, таких как ингибиторы CD20 (например, рукусумнаб) и новые классы антипротеиназ. Такие подходы демонстрируют многообещающие результаты в клинических испытаниях, позволяя достигать ремиссии и снижать частоту рецидивов. Это может значительно улучшить прогноз и качество жизни пациентов с гломерулонефритом и нефротическим синдромом.







